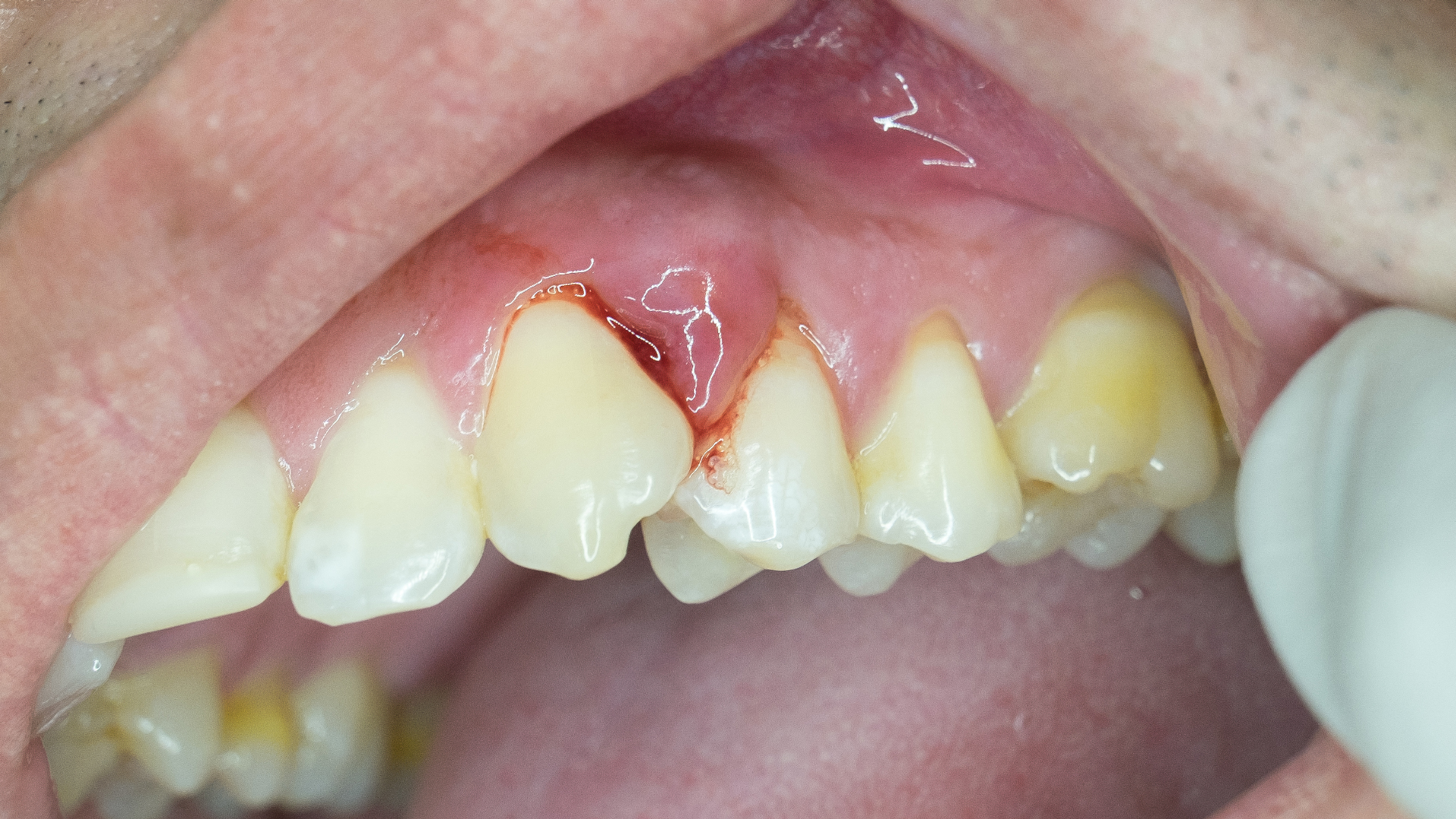
La parodontite est un des maux qui affecte le plus la santé dentaire des êtres humains. L’un des plus communs, avec les caries, et pourtant l’un des moins connus. Lorsque les gencives sont enflammées, qu’elles se creusent autour de chaque dent, lorsque des dépôts de tartre colorent la base des dents et que la mastication devient douloureuse, ne cherchez pas : sous la gencive, une parodontite ronge vos dents. Selon l’Association Dentaire Française, un Français sur deux est ainsi concerné par les maladies parodontales.
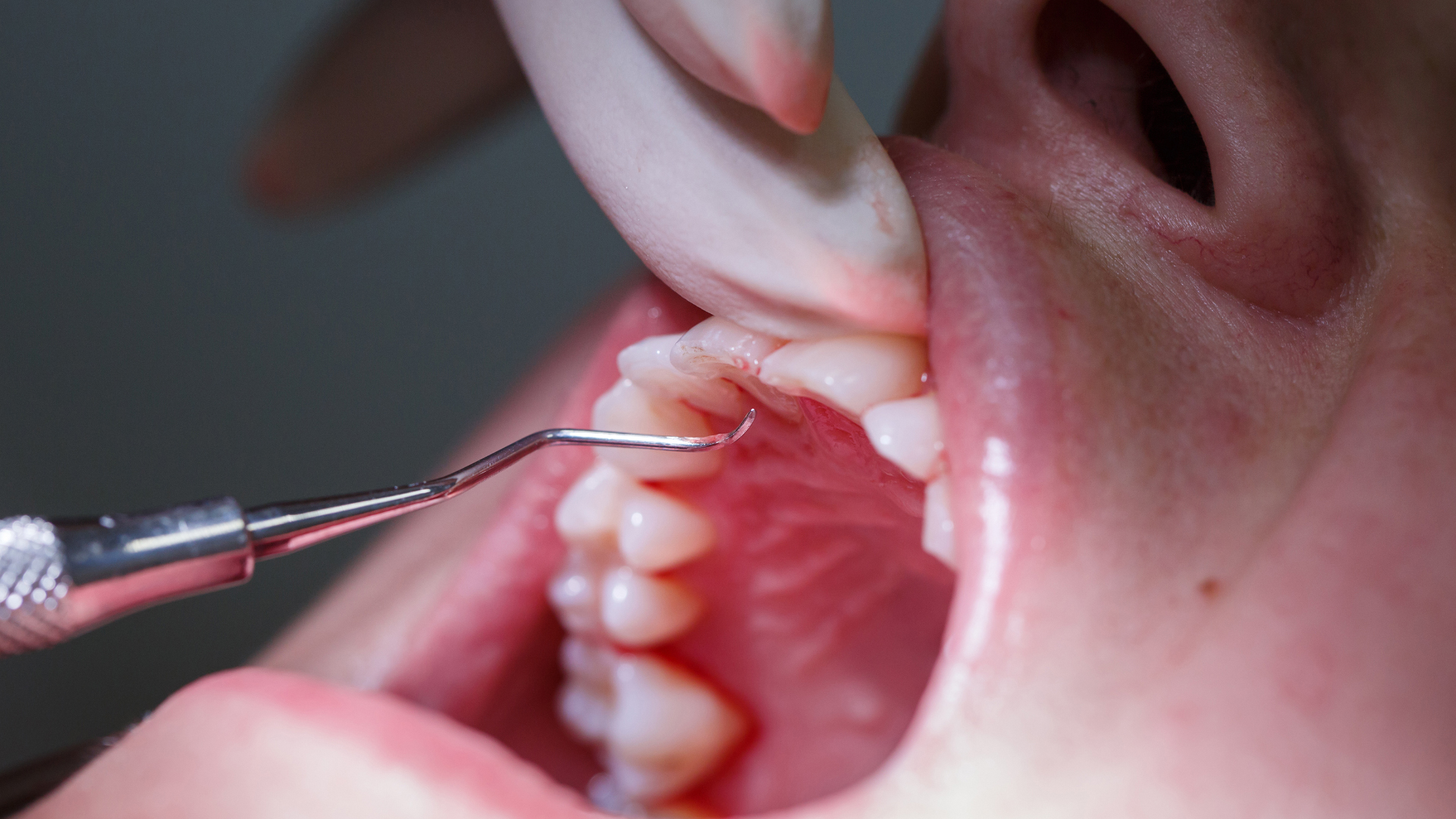
Qu’est-ce que la parodontite ?
La parodontite désigne généralement une pathologie atteignant le parodonte. Constitué des gencives, du cément radiculaire et du ligament parodontal qui couvrent les racines de chaque dent, ainsi que de l’os alvéolaire dans lequel sont intégrées les racines dentaires, le parodonte peut être affecté par de nombreuses maladies parodontales inflammatoires et d’origine bactérienne.
Une mauvaise hygiène dentaire ou/et un mauvais alignement des dents peuvent favoriser le développement du tartre, du sucre et des bactéries qui s’accumulent autour des dents et détruisent progressivement le parodonte.
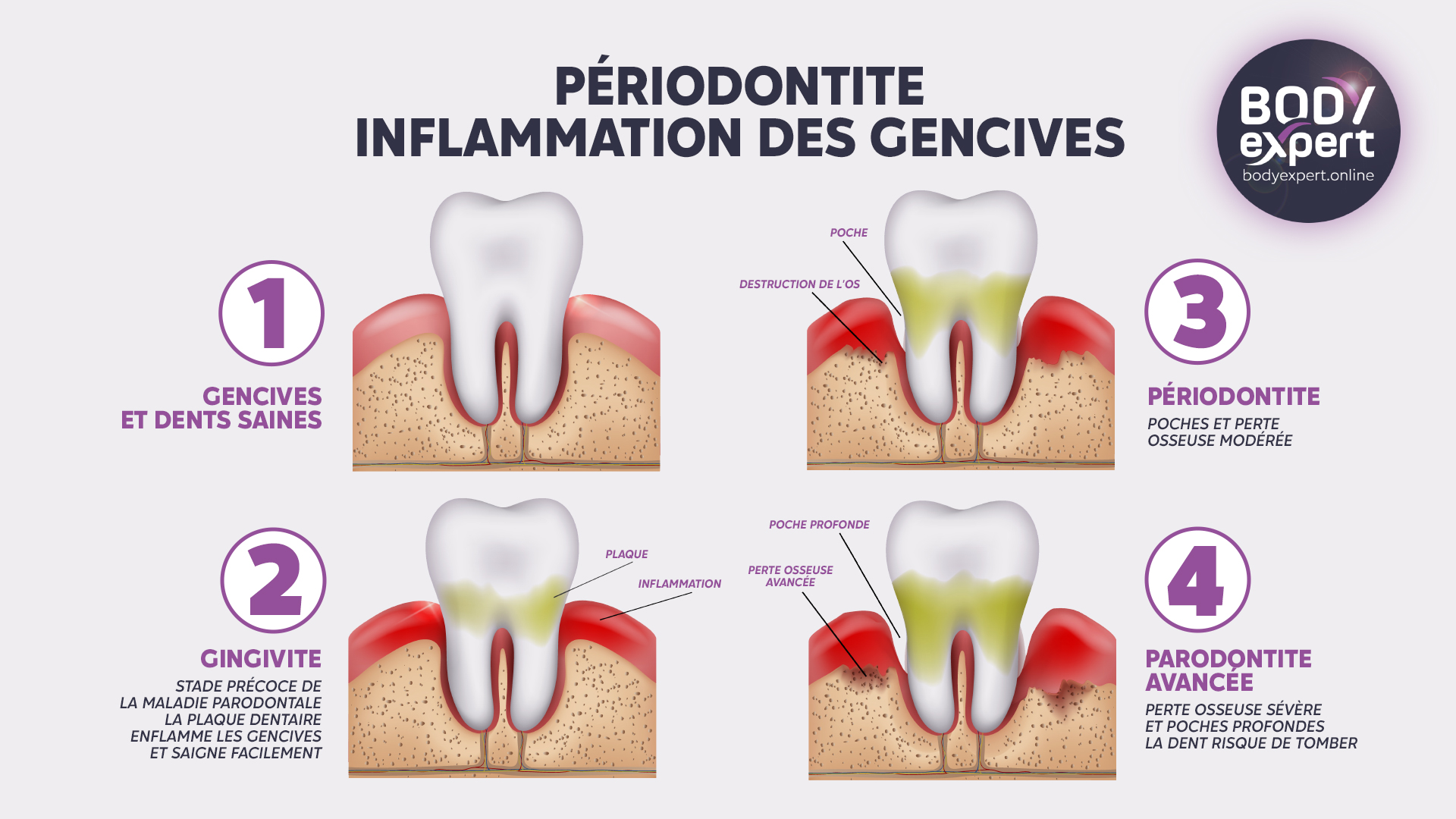
Différentes pathologies parodontales peuvent alors se développer, avec de nombreuses conséquences néfastes sur la dentition, mais aussi sur l’état de santé général du patient :
- La formation de plaque dentaire favorisant les infections chroniques ;
- Le déchaussement des dents dû à la récession gingivale et pouvant provoquer, à terme, une résorption de l’os alvéolaire et une chute des dents ;
- Des douleurs fonctionnelles lors de la mastication d’aliments fermes et pouvant affecter la qualité de la digestion ;
- Des risques d’augmentation de maladies cardiovasculaires et d’hypertension (infarctus, AVC…), les molécules et les bactéries inflammatoires pouvant entraîner une infection du système sanguin ;
- Une aggravation du diabète ;
- Des risques d’augmentation de maladies hépatiques et intestinales, pouvant provoquer des inflammations de l’intestin et des cancers colorectaux ;
- Pour les femmes enceintes et notamment à cause des dérèglements hormonaux subis, augmentation des risques associés à la grossesse : fausse couche, naissance prématurée…
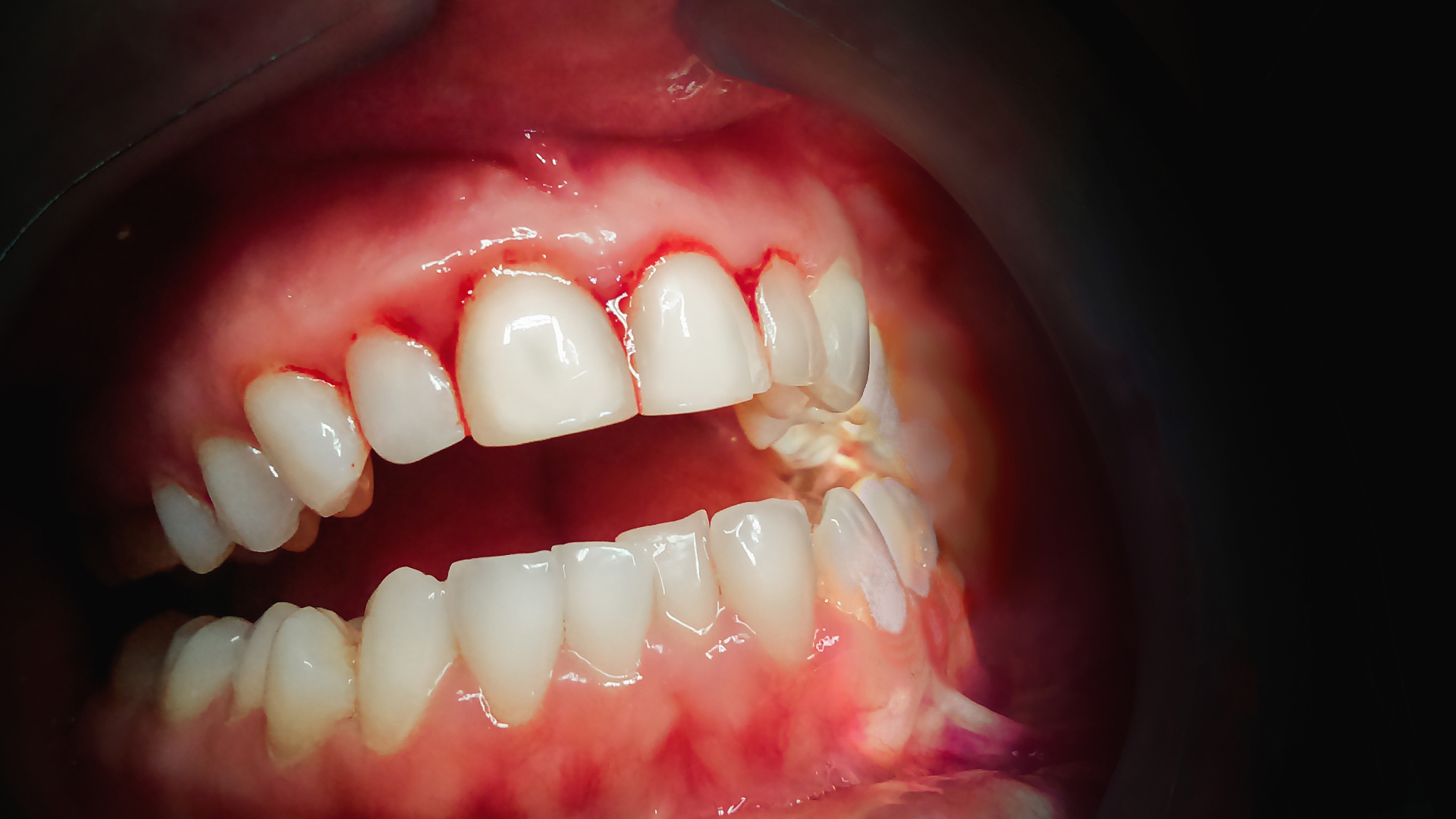
Quelle différence entre gingivite et parodontite ?
La gingivite peut être considérée comme le premier stade d’une parodontite. En revanche, la gingivite prise en charge à temps et bien soignée peut éviter une aggravation vers la parodontite.
Plusieurs symptômes cliniques définissent la gingivite : rougeur, sensibilité des gencives, saignement au brossage, gonflement autour des dents et mauvaise haleine. Pour y pallier, rien de bien compliqué : détartrage (minimum deux fois par an), et une bonne hygiène buccale.
Dès l’apparition de douleurs gingivales (inflammation, rougeurs…), il est conseillé de consulter un dentiste, qui pourra rapidement agir (surfaçage, détartrage…) pour guérir la gingivite et empêcher l’apparition d’une parodontite. En revanche, certaines parodontites, notamment les parodontites apicales, peuvent subvenir à la suite d’une carie mal soignée, sans forcément une inflammation locale gingivale visible.
Quelles sont les causes des maladies parodontales ?
Dans la majorité des cas, les maladies parodontales sont dues à une mauvaise hygiène dentaire et buccale. Cependant, plusieurs facteurs aggravants ont été identifiés par la recherche médicale et dentaire.
- Le bagage héréditaire parodontal des ascendants du patient permet souvent d’identifier, voire de prévenir l’apparition de maladies parodontales.
- Certaines maladies immunodépressives favorisent l’apparition et la persistance d’infections parodontales, notamment à cause de l’affaiblissement des défenses immunitaires buccales.
- L’âge peut aussi contribuer à l’apparition de maladies parodontales, notamment après 55 ans : la gencive se rétracte, découvrant la base des dents et favorisant le dépôt de tartre et de bactéries.
- Un mauvais alignement des dents, une malocclusion dentaire due à l’héritage génétique ou suite à un accident, peuvent contribuer à des infections chroniques parodontales. Un traitement orthodontique peut alors être nécessaire pour faire disparaître tout problème parodontal.
- Le tabac favorise aussi le développement des maladies parodontales. Il attaque les défenses immunitaires de la bouche, contribuant à diminuer la protection naturelle gingivale et favorisant le développement de bactéries qui détruisent le parodonte.
- Les sucres rapides raffinés (sirop de glucose, sucre blanc…) et les glucides sont l’autre ennemi juré de la parodonte : une alimentation trop sucrée et trop grasse et l’abus de boissons gazeuses sucrées vont entraîner une augmentation d’acide dans la bouche, favorisant le développement de bactéries dans les tissus buccaux.
Diabète et parodontite, un mariage toxique
Le diabète et les maladies parodontales ne font pas bon ménage, l’un et l’autre favorisant leur développement mutuel. En effet, les personnes diabétiques voient leur débit salivaire diminuer, entraînant une augmentation de la flore microbienne, la salive luttant naturellement contre les bactéries buccales. Le dérèglement glycémique provoqué par le diabète va favoriser le développement de la plaque dentaire et de ses bactéries associées, qui se nourrissent du glucose contenu dans la salive.
Ainsi, l’assèchement de la bouche associé à un excès de glucides et de la plaque dentaire favorisent la formation de caries dentaires, surtout chez les enfants diabétiques.
Les recherches médicales ont aussi révélé que le diabète détruit le collagène contenu dans les gencives. Protéine vitale dans la bonne santé des tissus gingivaux, des tendons et des os, le collagène affaibli va permettre le développement de pathologies parodontales. En outre, l’inflammation des vaisseaux sanguins provoqués par le diabète va diminuer l’afflux sanguin dans les gencives et les affaiblir.
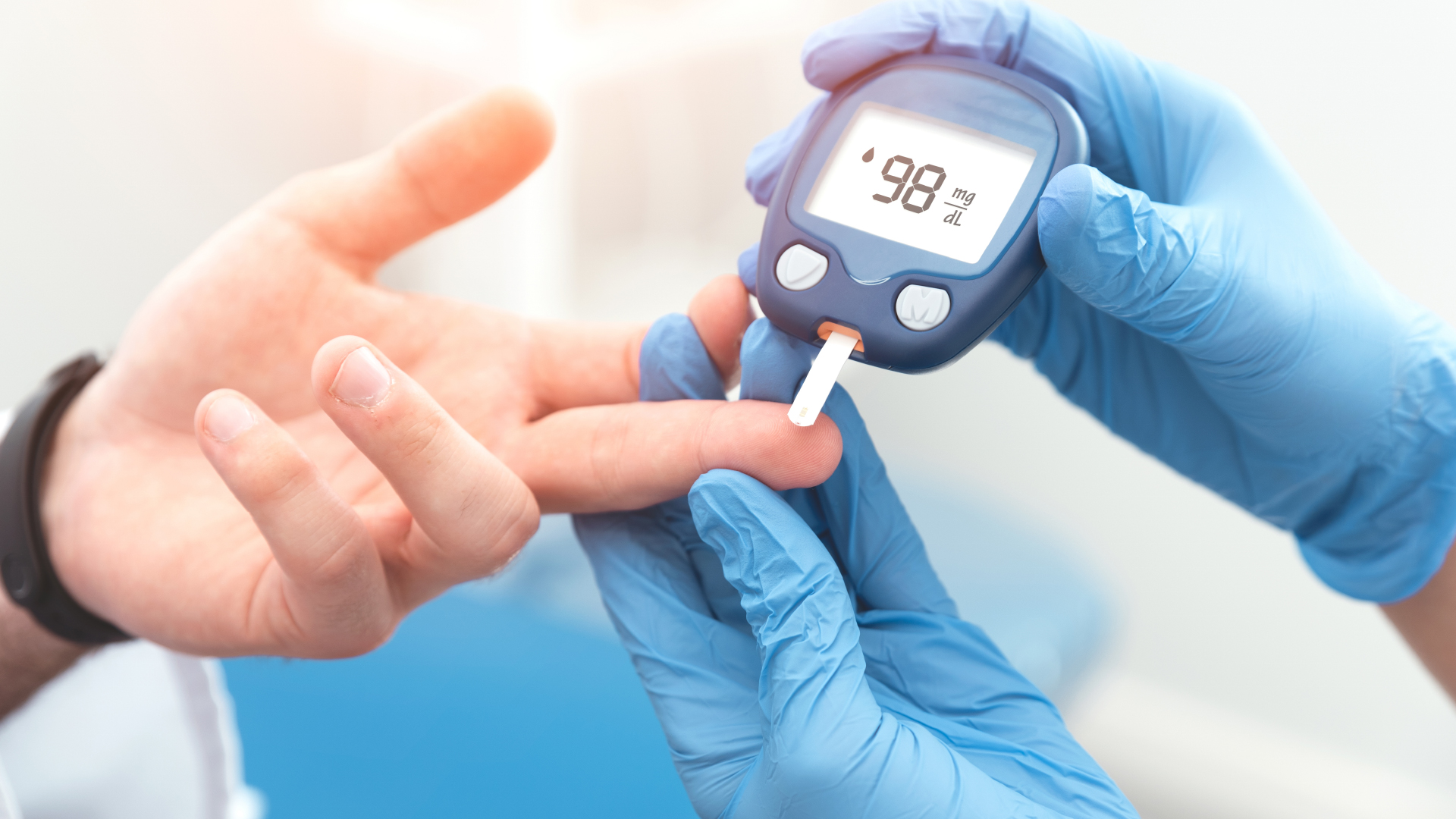
Les deux maladies sont très liées : les recherches médicales ont ainsi établi qu’un patient diabétique de type 1 présente 3,5 fois plus de risques de développer une maladie parodontale qu’un patient non-diabétique. Pour un diabétique de type 2, ce risque serait accru de 2,8 fois, tandis que les patients souffrant de parodontite voient leur risque de développer un diabète de type 2 multiplié par 2. La faute aux toxines bactériennes de type LPS (lipopolysaccharides), impliquées dans les maladies parodontales et coupables de favoriser une inflammation générale chronique aux nombreuses conséquences, dont l’apparition de diabète de type 2.
Pourquoi choisir Body Expert et la Turquie pour traiter sa parodontite ?
- Excellence des soins parodontaux : La Turquie est célèbre pour ses cliniques dentaires de pointe et ses parodontistes hautement qualifiés, qui utilisent des techniques avancées pour traiter la parodontite. Chez Body Expert, nos spécialistes possèdent une profonde expertise dans la gestion de toutes les formes de maladies parodontales, en appliquant les dernières avancées dans le domaine pour des résultats optimaux.
- Technologies avancées : Les cliniques séléctionnées par Body Expert, sont équipées de technologies de diagnostic et de traitement de pointe. Cela inclut l’imagerie numérique, les lasers pour la thérapie parodontale, et d’autres innovations qui améliorent l’efficacité du traitement et le confort du patient, tout en réduisant les temps de récupération.
- Coûts accessibles : Le traitement de la parodontite peut être onéreux, mais la Turquie offre une option plus abordable sans compromettre la qualité des soins. Les patients bénéficient de prix nettement inférieurs à ceux pratiqués dans de nombreux autres pays, ce qui rend le traitement parodontal avancé accessible à un plus grand nombre de personnes.
- Prise en charge complète et assistance en français : Body Expert comprend l’importance d’un accompagnement rassurant et d’une communication fluide. C’est pourquoi nous offrons une prise en charge intégrale en français, facilitant le parcours de soins pour les patients francophones, depuis la consultation initiale jusqu’au suivi post-traitement, assurant une expérience sans stress et pleinement informée.
- Pas d’attente : Les cliniques turques sélectionnées par Body Expert, peuvent traiter votre parodontite sans attente.
Opter pour un traitement en Turquie, c’est aussi choisir une expérience de soins dans un cadre magnifique. Body Expert s’occupe de l’organisation complète de votre séjour, permettant aux patients de se concentrer sur leur récupération tout en ayant l’opportunité d’explorer les richesses culturelles et naturelles de la Turquie.
Comment prévenir les parodontites ?
Suivant le fameux adage, mieux vaut prévenir que guérir : une bonne hygiène dentaire et buccale, avec un brossage des dents trois fois par jour et une préférence pour des dentifrices non agressifs (à base de plantes) et une brosse à dents souple. Un brossage patient et complet, sans jamais négliger la base des dents et les gencives, est le meilleur allié pour garder des dents saines et éviter l’apparition de maladies gingivales et parodontales. Ne négligez pas les zones interdentaires, en utilisant une brossette interdentaire, un fil dentaire ou le jet dentaire, pour éviter la formation de tartre et le dépôt de bactéries.

Les sucres, les glucides et le tabac sont considérés comme des facteurs aggravants, tandis que le thé et le café peuvent aider la formation de tartre et le brunir. Il est donc nécessaire de faire attention à son alimentation et, si possible, se laver les dents après chaque repas et après chaque pause café/thé.
S’il peut s’avérer difficile de se passer de sucre, au moins éviter le sirop de glucose et les boissons gazeuses sucrées et acides, qui attaquent et fragilisent les gencives et la zone parodontale.
Certains problèmes orthodontiques et malocclusions peuvent aggraver l’apparition de parodontites, les bactéries s’insérant entre la base des dents mal alignées. Les traitements orthodontiques peuvent corriger, dès l’adolescence, ces problèmes et ainsi éviter des pathologies parodontales d’apparaître à l’âge adulte.

Comment soigner les parodontites ?
La parodontie est une discipline médicale qui couvre les différentes pathologies du parodonte. Lorsqu’une parodontite est diagnostiquée, elle pourra être traitée, selon sa gravité, par un dentiste-parodontologue. Cette spécialisation de 3 à 4 ans après le cursus universitaire dentaire commun, se distingue du métier de chirurgien-dentiste et couvre l’ensemble des pathologies du parodonte. Qu’il s’agisse d’une consultation chez votre dentiste habituel ou auprès d’un parodontologue, la séance commence par un bilan parodontal. La plupart des parodontites peuvent être soignées par des traitements de première intention, comme un détartrage-surfaçage, mais si l’infection est profonde, elle peut nécessiter un acte chirurgical et/ou la pose de prothèses dentaires.
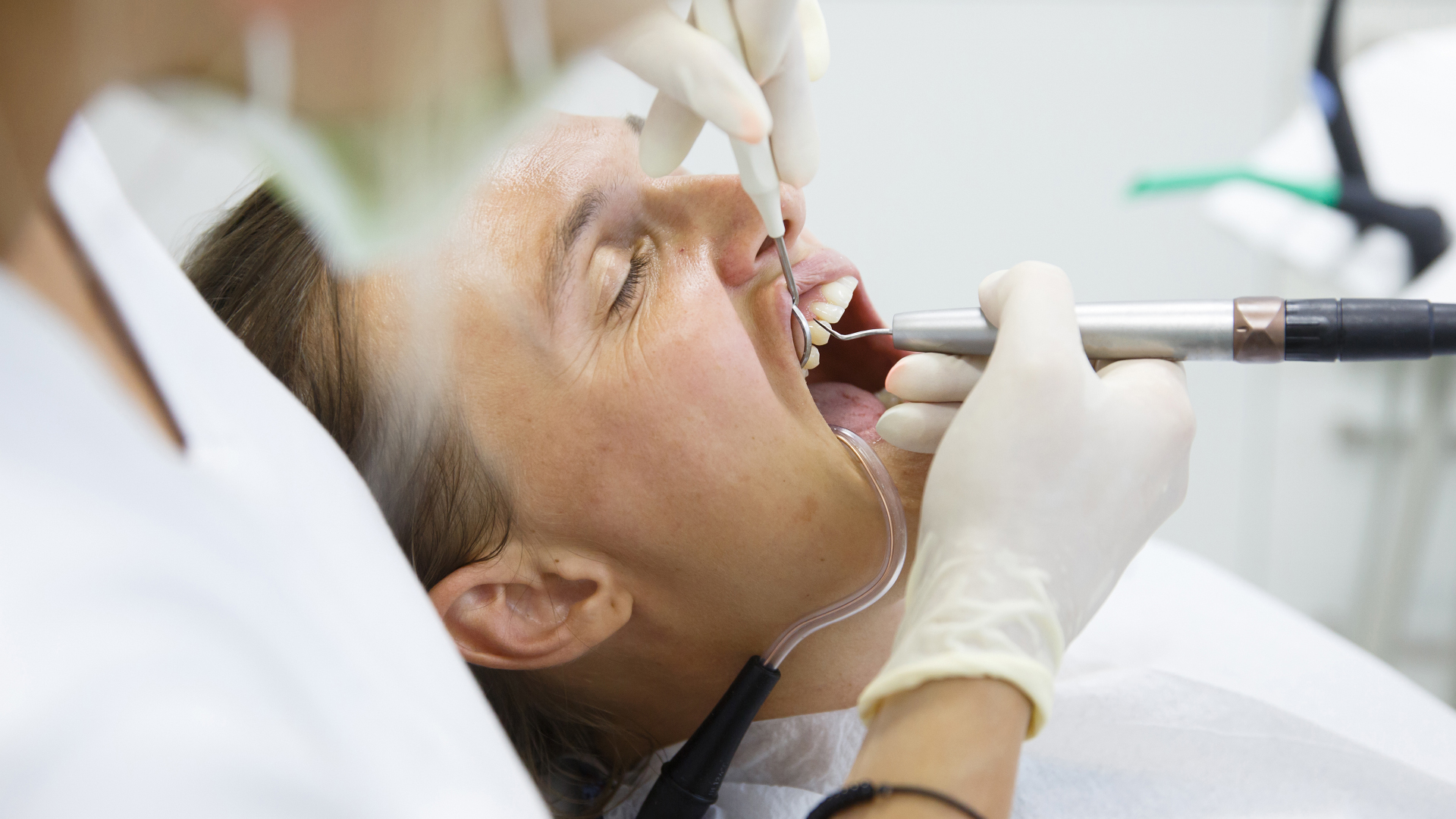
Détartrage et nettoyage sous-gingival
Un détartrage sera réalisé pour éliminer la plaque dentaire et les dépôts de tartre, suivi d’un nettoyage en profondeur des poches parodontales ou gingivales, désignant la zone située sous les inflammations gingivales. Cela permet de nettoyer en profondeur les tissus gingivaux, et de prévenir les risques d’infection. Aussi appelé surfaçage radiculaire, le détartrage sous-gingival permet d’éliminer au maximum les dépôts de tartre sur et sous les tissus gingivaux, sans entamer l’émail et la pulpe de la dent. En cas de présence de carie, il est nécessaire de les traiter, notamment pour prévenir l’apparition d’une parodontite apicale, chronique ou aiguë. Un ou plusieurs rendez-vous peuvent être nécessaires pour cette intervention, segmentée en plusieurs parties et réalisée sous anesthésie locale : curetage (manuel ou par ultrason), surfaçage et lissage des dents, et enfin rinçage. Au cours du détartrage sous-gingival, la poche parodontale — espace ouvert par la parodontite entre la gencive et la dent, dans lequel les bactéries s’accumulent — sera résorbée, évitant que la dent ne perde son ancrage et ne se déchausse. Si un nettoyage-surfaçage en profondeur s’avère insuffisant, il peut être alors nécessaire d’avoir recours à la chirurgie.
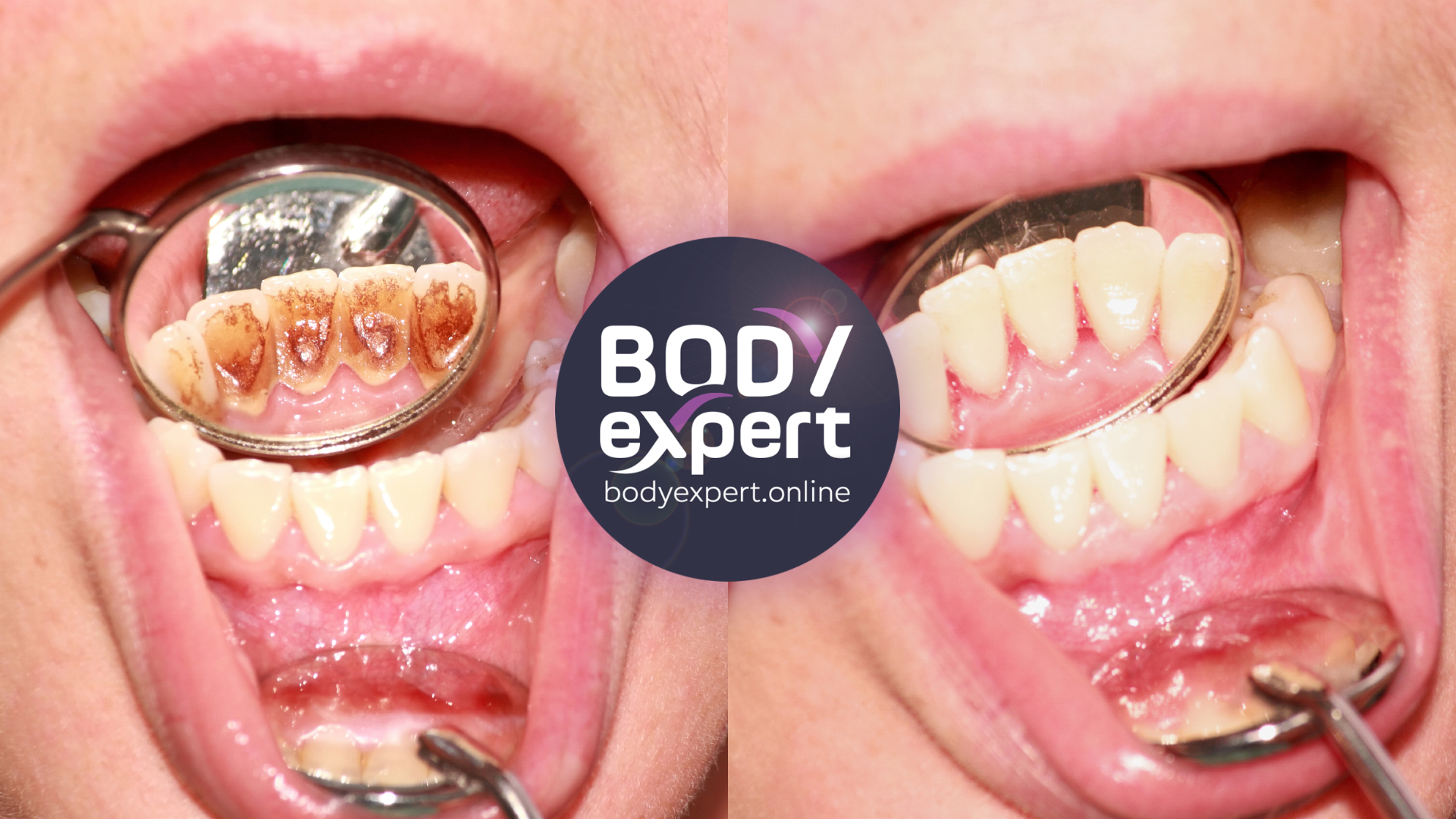
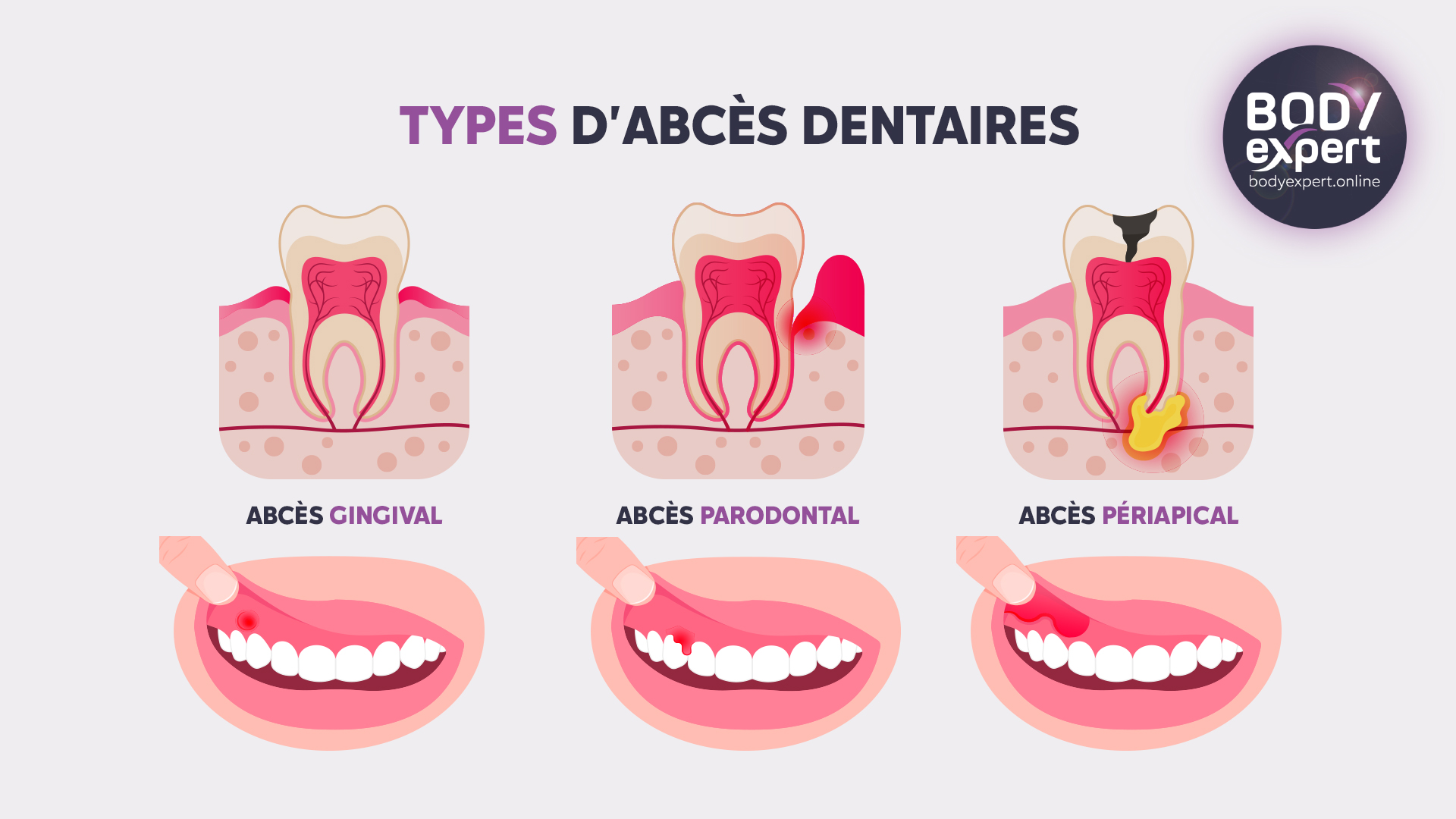
Les différentes maladies parodontales et leurs traitements
La parodontite n’est qu’une généralisation dialectique : il existe plusieurs formes de maladies parodontales, auxquelles correspondent une réponse médicale appropriée. Certaines ne peuvent être décelées qu’à l’aide de matériel dentaire de pointe : scanner 3D, radiographies rétroalvéolaires et/ou radiographies panoramiques.
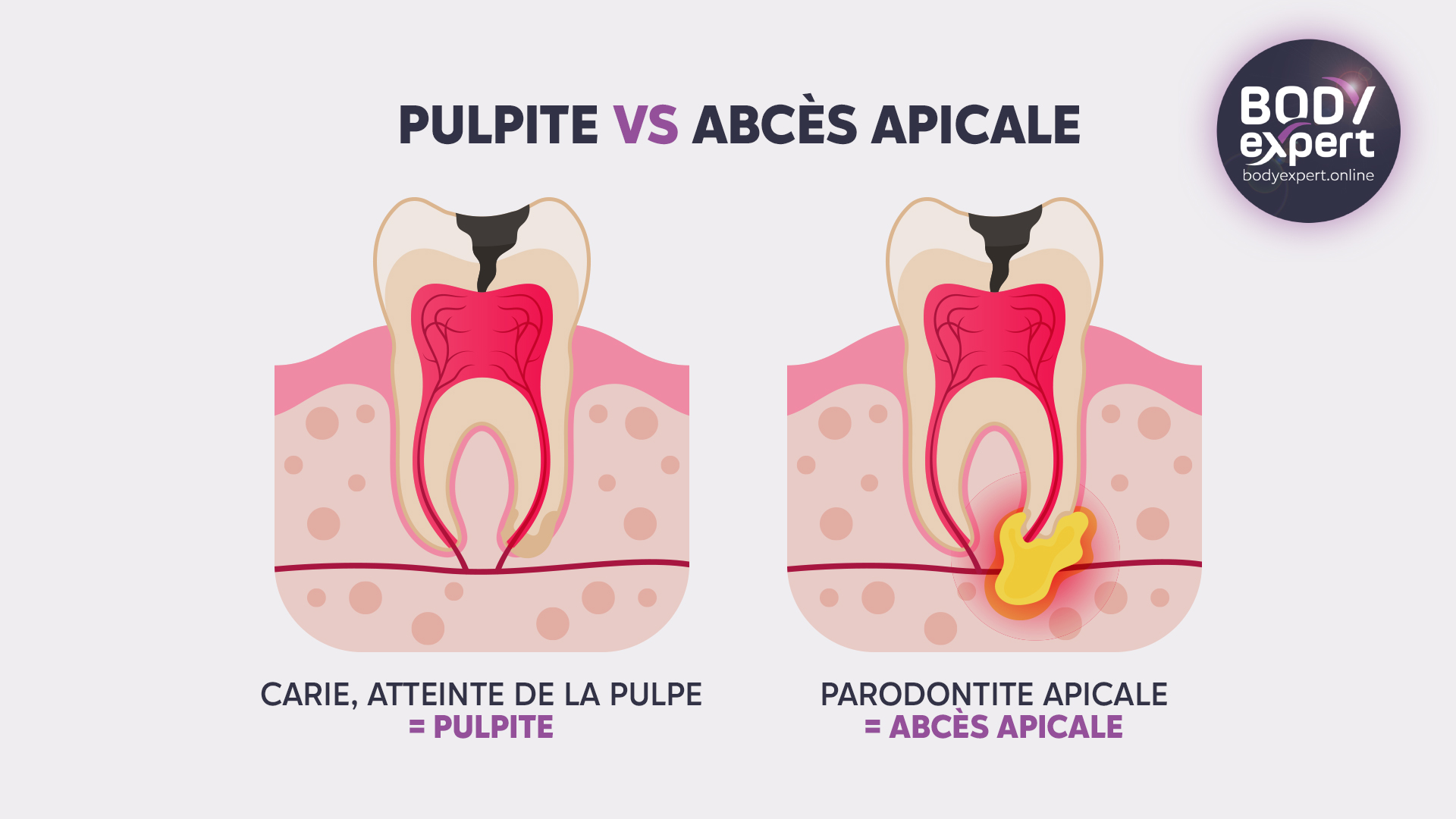
La parodontite apicale, la plus sournoise
Les parodontites apicales sont des lésions inflammatoires du parodonte profond péri-radiculaire, qui succède à une infection bactérienne dans la partie intérieure de la dent (endodonte). Elles sont consécutives à une carie mal soignée, l’infection faisant lentement son chemin — cela peut durer plusieurs années — en suivant le canal radiculaire jusqu’à la pointe de la racine. Au point de rencontre entre la racine et l’os parodontal l’apex- se développe alors un abcès infectieux, enflammant le nerf.
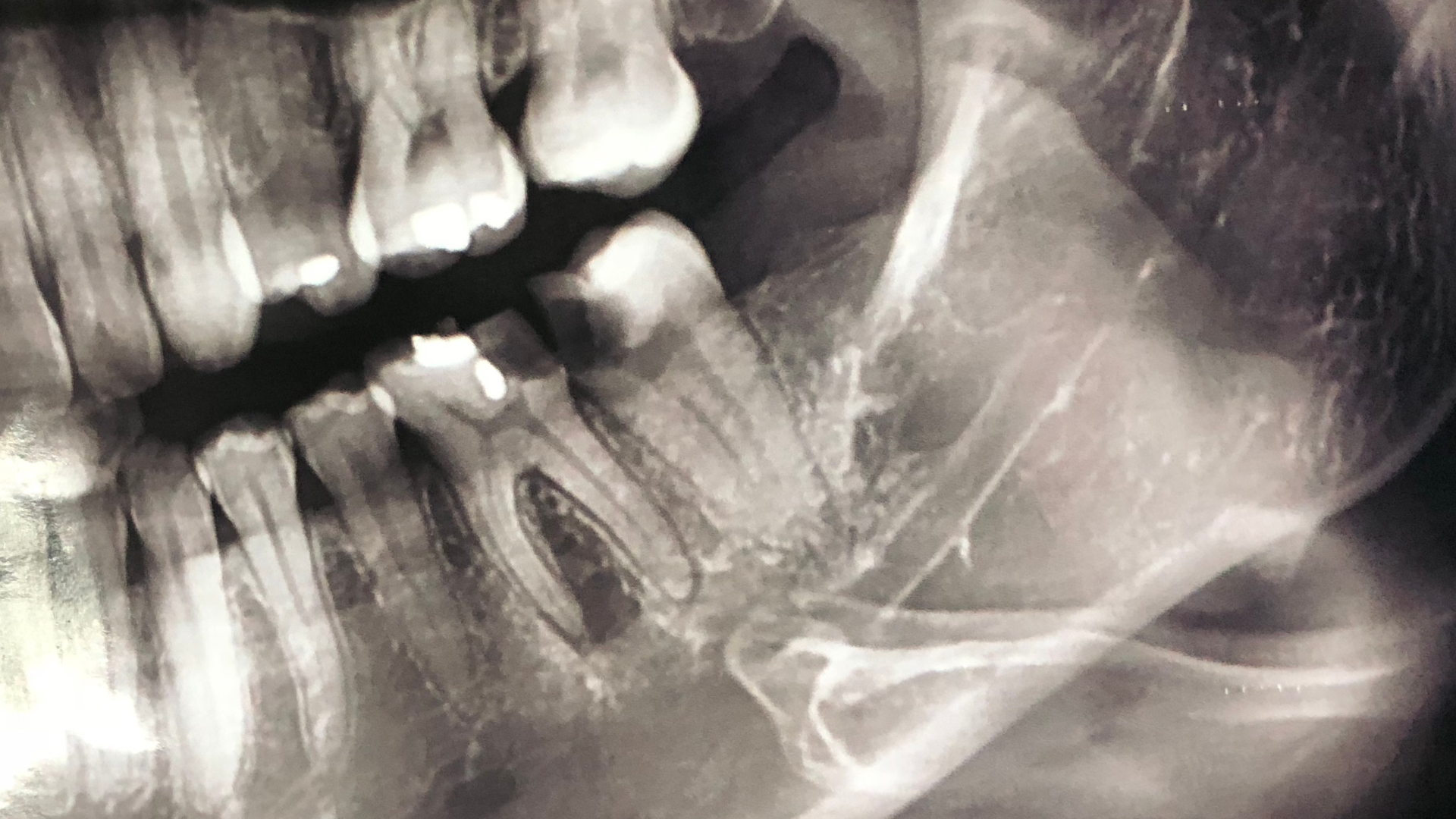
Une parodontite apicale agressive ou aiguë, en revanche, correspond à un accès soudain de douleur très intense et prolongé, qui peut conduire aux urgences dentaires. Elle évolue plus rapidement, avec une bactérie agressant directement les tissus parodontaux et pouvant rapidement provoquer une perte osseuse précoce et déchausser la dent. La parodontite chronique peut toucher plusieurs dents, tandis que l’agressive se cantonne généralement à une seule dent.
Selon les chercheurs, les parodontites apicales “représentent un problème de santé publique majeur et largement sous-estimé dans de nombreux pays” : en France, deux patients examinés sur trois présentent ainsi au moins une parodontie apicale, dont ils ont rarement conscience, une prévalence qui augmente avec l’âge.
Traitement
Douleur aiguë oblige, la parodontite apicale agressive nécessite un traitement urgent chez un praticien qualifié. Le traitement de la parodontite chronique est identique, mais nécessite généralement plus de temps pour la détection et le nettoyage, surtout si elle affecte plusieurs dents.
Selon le diagnostic du praticien, le traitement sous anesthésie locale peut nécessiter un nettoyage par l’intérieur de la dent asymptomatique, en passant par le canal radiculaire. Une guérison peut être incertaine si le praticien, faisant face à une racine coudée — ce qui est parfois le cas des molaires —, ne parvient pas à nettoyer et obturer l’ultime partie du canal radiculaire. Une extraction de la dent peut alors s’avérer nécessaire.

Si le parodonte est atteint en profondeur, le chirurgien-dentiste qualifié peut procéder à une chirurgie d’accès, en incisant la gencive et en accédant directement la zone infectée pour faciliter son nettoyage. En cas de présence d’un granulome et/ou d’un kyste apical, le tissu osseux doit être cureté, et le canal radiculaire obturé. Une consultation post-chirurgicale permet d’enlever les fils de suture, 10 à 15 jours après l’opération. Des radiographies rétroalvéolaires permettent d’observer l’évolution du traitement au cours des mois suivants : si l’infection guérit, la dent est sauvée. Si elle grandit, si des symptômes réapparaissent et si le tissu osseux ne guérit pas, la dent devra être extraite. Une greffe osseuse pourra être alors prescrite pour compenser la perte osseuse parodontale, et une prothèse sur implant dentaire devra être posée pour remplacer la dent, évitant une dégradation osseuse et permettant de garder une bonne mastication et une dentition saine.
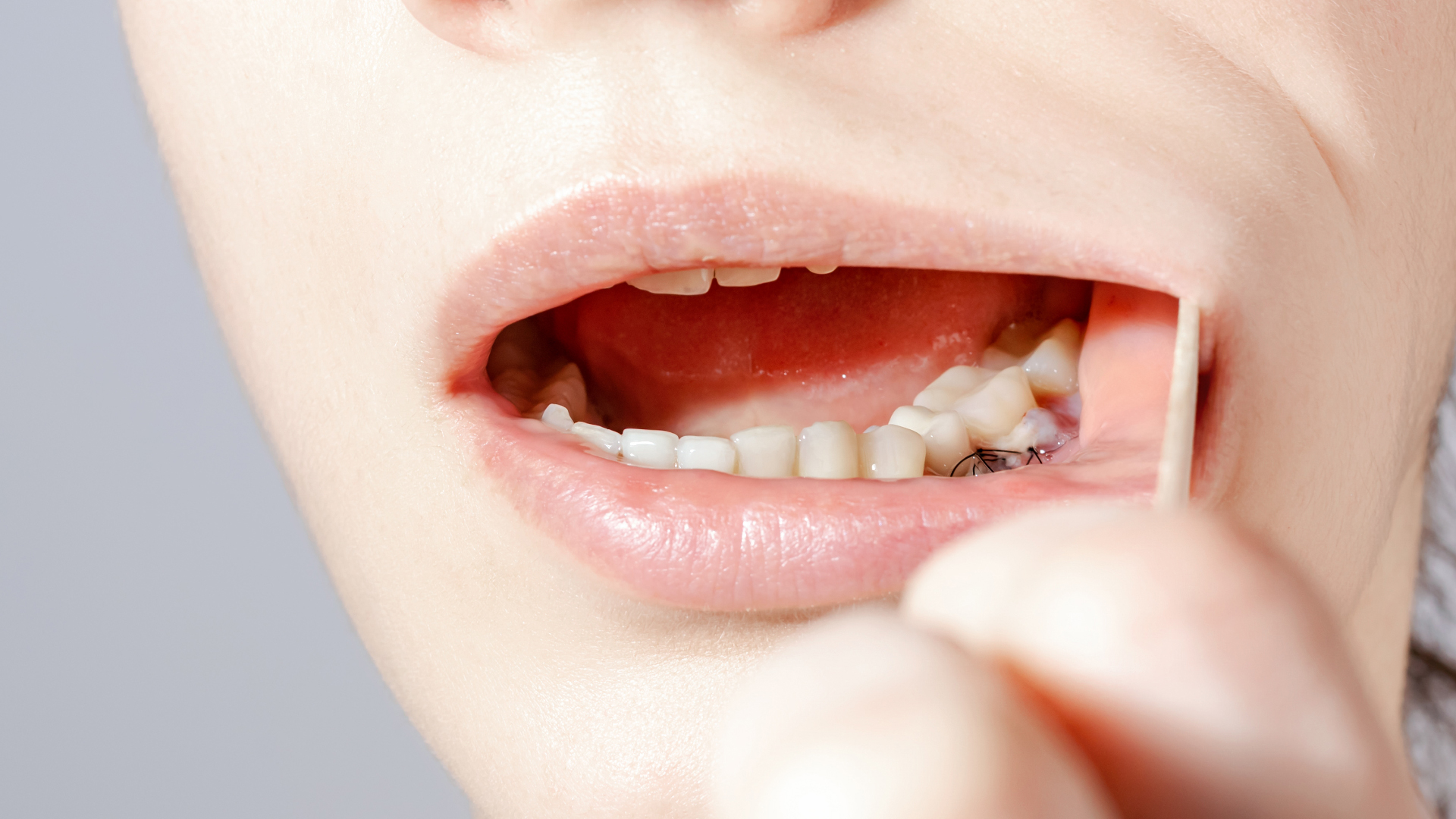
Une douleur localisée peut apparaître quelques jours après le traitement : c’est normal, le nerf de la dent réagissant de nouveau en retrouvant son état symptomatique normal. Si la douleur persiste dans les semaines suivantes, une nouvelle consultation et l’extraction de la dent peut être envisagée.
La parodontite précoce, cauchemar juvénile
La parodontite précoce atteint surtout les jeunes de 11 à 30 ans, avec une prévalence chez les jeunes filles. Inflammation réduite et peu apparente des gencives, migrations dentaires et lésions osseuses, faible présence de tartre et de biofilm dentaire et forte présence de flore bactérienne sous-gingivale caractérisent généralement cette forme de parodontite. Elle se caractérise par des lésions gingivales autour des molaires définitives et une perte d’attache gingivale des incisives.
Traitement
Une analyse parodontale détaillée permet de détecter les signes de parodontite et ses facteurs aggravants. Une analyse microbiologique permet de mieux déceler les bactéries favorisant les parodontites, permettant de prévenir l’apparition et/ou la progression pathologique.
Un nettoyage-surfaçage en profondeur est suffisant pour traiter la parodontite précoce, avec détartrage, polissage et surfaçage radiculaire. Des techniques par ultrasons complètent aujourd’hui les instruments classiques d’élimination des dépôts de tartre. Une prescription médicamenteuse peut être nécessaire pour traiter l’infection gingivale, ainsi qu’un rince-bouche approprié (chlorhexidine…). Dans tous les cas, une hygiène dentaire méticuleuse et régulière et l’utilisation de brosses interdentaires sont recommandée. Les probiotiques peuvent aussi aider à recréer le biofilm qui protège naturellement les dents et les gencives.
Le rôle de l’orthodontie dans le traitement de la parodontie
Les traitements d’orthodontie ont incontestablement, selon les nombreuses recherches entreprises sur le sujet, une influence bénéfique sur l’état parodontal des patients. Lorsque les règles fondamentales sont respectées — réduction de l’inflammation, emploi de forces orthodontiques adaptées et hygiène buccale parfaite — l’association orthodontie-parodontie crée de nombreux effets positifs sur la santé dentaire des patients. Et ce, à long terme.
La demande grandissante en actes de chirurgie esthétique sur le visage ou pour les dents ont favorisé le développement de solutions orthodontiques, pour rétablir un sourire gâché par la migration de dents atteintes de maladies parodontales. Qu’il s’agisse d’appareils orthodontiques, de pose de facettes ou de couronnes ou bien de poser un implant dentaire et une prothèse pour remédier à une dent absente, refaire ses dents est ainsi préconisé par les professionnels pour traiter ou prévenir une parodontite.
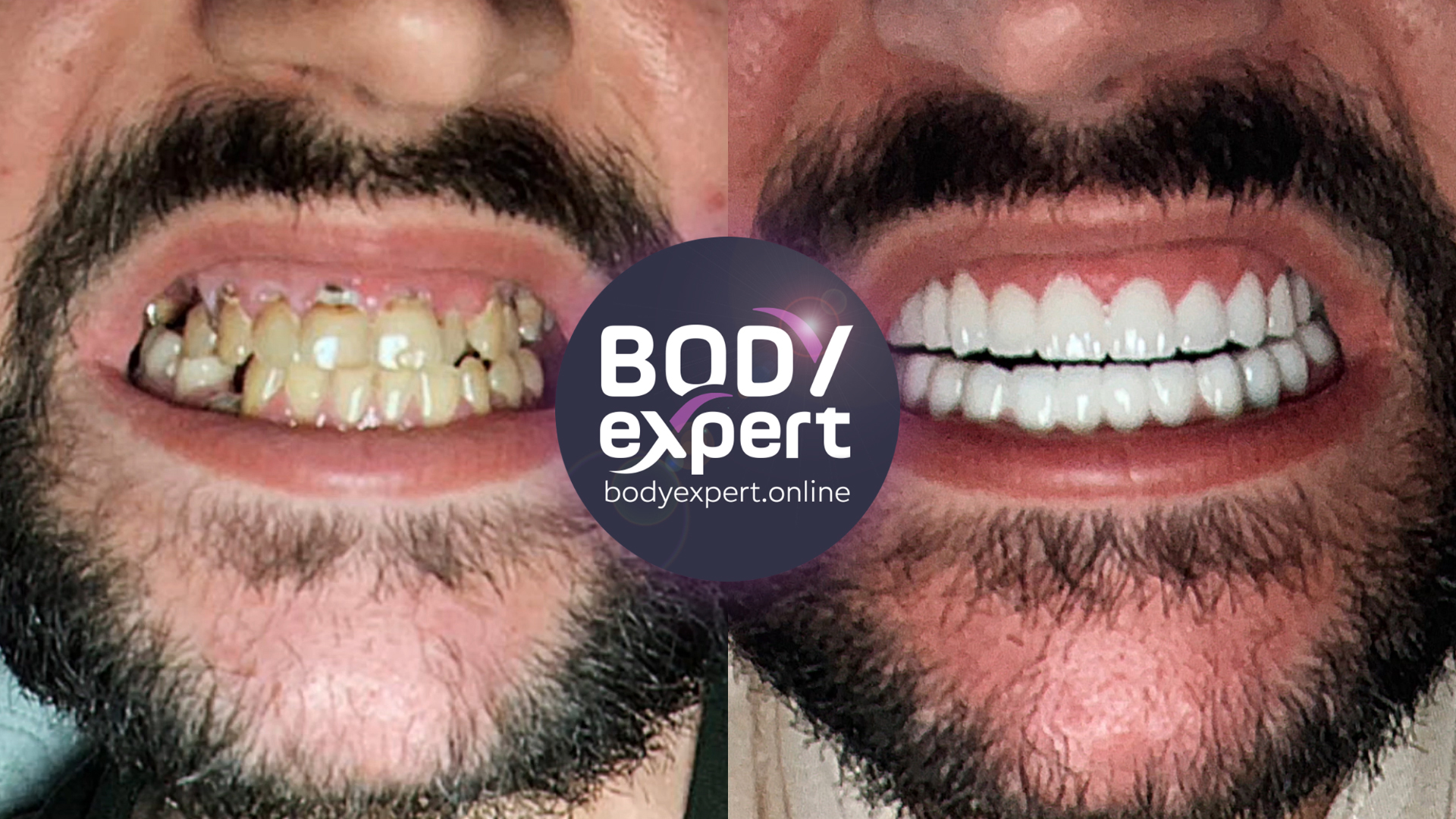
Le déplacement orthodontique agit de manière favorable non seulement sur l’esthétique, mais en même temps sur la santé bucco-dentaire, notamment lorsque le réalignement des dents, la réduction d’encombrements, la correction de malocclusions et l’harmonisation des arcades dentaires facilitent l’hygiène orale, principe de base du maintien de la santé parodontale. Les recherches ont aussi révélé que l’absence d’acte orthodontique peut favoriser l’apparition, voire l’aggravation de pathologies parodontales. Cependant, nombre de patients adultes ayant des malocclusions ne présentent aucun problème parodontal, grâce à leur excellente hygiène dentaire : il n’y a donc pas de potentiel destructeur sans inflammation du parodonte. La chirurgie parodontale et le brossage de dents réduisent l’inflammation au maximum, et favorisent la formation cémentaire, ligamentaire et osseuse lorsqu’elle est associée à des forces orthodontiques. Mais sans hygiène dentaire, les résultats sont aléatoires, comme cela a été observé chez les adolescents, dont l’hygiène dentaire et générale est parfois douteuse…

Les étapes d’un traitement orthodontitique de la parondontite
Un traitement ortho-parodontal comporte plusieurs étapes :
- Solidarisation des dents postérieures entre elles, pose d’arcs palatins ;
- Utilisation d’implants postérieurs comme piliers prothétiques ;
- Insertion de minivis temporaires, pour renforcer l’ancrage pendant le traitement orthodontique.
Il permet d’enrayer la maladie, voire de réparer et régénérer les tissus parodontaux détruits, pour obtenir une situation clinique stable à long terme. La clé du succès du traitement est la maîtrise de l’inflammation, obtenue par la réduction de la flore pathogène sous-gingivale, par intervention chirurgicale ou non, selon la localisation de la parodontite, la sévérité des lésions et la morphologie dentaire du patient. L’emploi d’antiseptiques ou d’antibiotiques est cependant réservé aux formes très sévères de parodontie et à l’agressivité de la flore bactérienne.

Maladies parodontales : quelle prise en charge ?
Quatre différents actes de parodontologie sont remboursés à hauteur de 70% des tarifs conventionnés :
- le détartrage complet sus et sous gingival (2 séances maxi)
- La prothèse attelle de contention
- L’attelle métallique
- La ligature métallique.
En revanche, les traitements plus complets et profonds pour soigner les maladies parodontales ne sont pas pris en charge. Selon les soins réalisés, ces traitements coûtent entre 500 et 1500 euros par séance : les honoraires des actes étant libres, les prix varient beaucoup selon les cliniques dentaires. Lorsqu’ils aboutissent à une extraction de la dent et la nécessité de poser un implant dentaire, ou lorsqu’ils s’accompagnent de soins associant orthodontie et parodontie pour traiter une malocclusion dentaire, des dents mal alignées, ébréchées ou manquantes, la facture peut vite grimper. Sans secours possible de la Sécurité Sociale ou d’une mutuelle. De nombreux patients se tournent alors vers le tourisme dentaire, réduisant ainsi leurs factures de 60 à 80%, avec une qualité de soins au moins équivalente, voire supérieure, à leur pays d’origine. A condition de bien préparer et de bien choisir son agence de tourisme médical.
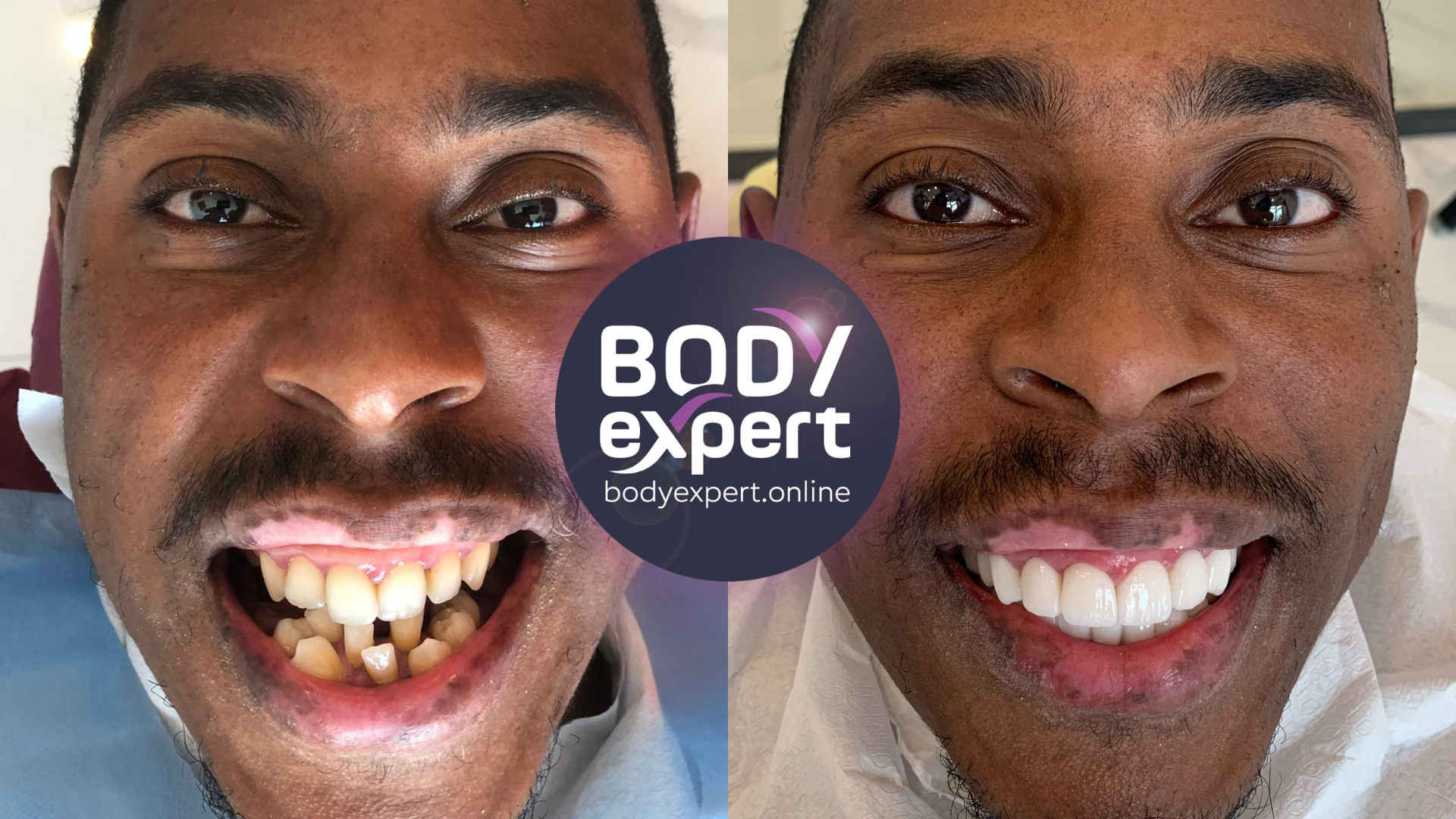
Le tourisme dentaire est-il une solution pour soigner une parodontite ?
Face à l’absence de prise en charge par l’Assurance maladie, aux dépassements d’honoraires exorbitants pratiqués par les cliniques dentaires, ainsi qu’aux délais d’intervention de plus en plus longs, de nombreux patients trouvent leur salut avec le tourisme dentaire. Et les maladies parodontales n’échappent pas à la règle, surtout lorsqu’il s’agit d’actes de chirurgie parodontale, comme la pose d’implants dentaires, de prothèses ou de facettes dentaires, qui peuvent jouer un rôle prépondérant dans leur guérison.

Lorsqu’une maladie parodontale est diagnostiquée, suite à une douleur constante ou soudaine, les premières réponses des praticiens dentaires ne sont pas forcément les plus coûteuses. Mais lorsqu’il s’agit de soigner, à long terme, la zone parodontale affectée par une ou plusieurs dents affectées ou manquantes, ou pour corriger avec des facettes dentaires des dents mal alignées faisant le nid des bactéries, le traitement ortho-parodontal peut être envisagé à l’étranger. Notamment en Turquie, à Istanbul ou à Antalya, destinations phares du tourisme médical international.

Avec des coûts de traitement particulièrement attractifs et l’absence de dépassements d’honoraires, les cliniques dentaires et parodontales peuvent afficher des tarifs dentaires 2 à 3 fois moins chers qu’en France. Les délais de rendez-vous sont très rapides, et l’ensemble des soins peut être réalisé en quelques jours. Et ce, sans sacrifier à la qualité des soins fournis, grâce à des chirurgiens-dentistes et parodontologues hautement qualifiés, utilisant les dernières technologies médicales disponibles. A condition de choisir avec prudence l’agence spécialisée organisant le voyage dentaire et offrant toutes les garanties juridiques de prise en charge et de suivi post-opératoire : des mauvaises surprises sont toujours possibles.

Des milliers de patients viennent chaque année du monde entier pour des traitements dentaires et parodontaux en Turquie, profitant de forfaits voyage/soins tout inclus très avantageux. En témoignent les nombreux patients satisfaits par leurs traitements.
9429 vues
0 commentaires
0





Il n'y a pas de commentaires pour le moment.