La perte de cheveux touche un grand nombre d’hommes, et pas seulement les cinquantenaires : on estime qu’environ 25 % des hommes présentent des signes de calvitie dès 25 ans, et près de 66 % passée la barre des 35 ans. Des statistiques vertigineuses, parfois aggravées par la vie moderne et citadine (stress, nourriture, pollution…), qui expliquent pourquoi le recours à la greffe de cheveux est de plus en plus fréquent auprès des hommes, pour retrouver une chevelure plus dense. Mais une question demeure : quel est l’âge idéal pour franchir le pas ?
Aujourd’hui, différentes techniques comme la FUE (Follicular Unit Extraction) ou, la DHI (Direct Hair Implantation) permettent de répondre aux besoins de patients toujours plus jeunes, et toujours plus nombreux. Pourtant, l’âge reste un facteur déterminant pour la réussite de l’intervention et la satisfaction à long terme. Les préoccupations médicales (qualité du cuir chevelu, stabilité de la perte de cheveux) et esthétiques (résultat naturel, évolution future) varient sensiblement selon l’âge du patient.
Comprendre la perte de cheveux selon l’âge
La perte de cheveux est un phénomène complexe qui touche de nombreux individus, les hommes comme les femmes. Bien que la génétique joue un rôle majeur, l’évolution de la densité capillaire est également influencée par des facteurs hormonaux et environnementaux qui varient selon l’âge. Comprendre les mécanismes biologiques à l’œuvre et les éléments susceptibles d’aggraver la calvitie permet de mieux appréhender l’opération de greffe capillaire, et de choisir la technique la mieux adaptée à chaque patient.
Mécanismes biologiques et rôle de la DHT
La perte de cheveux liée à l’âge est principalement associée à l’alopécie androgénétique. Selon une étude publiée dans le Journal of Investigative Dermatology (Kaufman & Olsen, 2009)¹, l’hormone dihydrotestostérone (DHT) constitue le principal facteur déclenchant de la réduction du follicule pileux. Issue de la conversion de la testostérone par l’enzyme 5-alpha-réductase, la DHT s’accumule dans la racine du cheveu et raccourcit progressivement la durée de la phase anagène (croissance), qui est essentielle pour produire une chevelure dense et robuste.

Le cycle pilaire se décompose en trois phases : l’anagène (croissance), la catagène (transition) et la télogène (chute). Au fur et à mesure que l’individu avance en âge, l’équilibre entre ces phases se modifie, souvent au profit de la phase télogène, ce qui se traduit par un amincissement progressif des fibres capillaires. La densité capillaire diminue alors naturellement, mais s’accentue fortement chez les personnes sensibles à la DHT. Pour évaluer l’étendue de la calvitie, les médecins s’appuient sur l’échelle de Norwood-Hamilton, qui catégorise la chute de cheveux du stade 1 (légère récession frontale) au stade 7 (perte quasi totale sur le sommet du crâne).
Évolution de la densité capillaire avec l’âge
La diminution de la densité capillaire se manifeste souvent dès la vingtaine chez certains hommes présentant une prédisposition génétique. Les récepteurs du follicule pileux à la DHT sont alors plus sensibles, entraînant une perte de cheveux rapide. D’après une revue dans l’International Journal of Trichology (Trüeb, 2015)², environ 25 % des hommes montrent des signes de calvitie à 25 ans et près de 66 % à 35 ans. Les femmes ne sont pas épargnées, même si leur chute de cheveux prend souvent une forme plus diffuse. Au fil du temps, les follicules se miniaturisent, deviennent inactifs ou cessent définitivement de produire des cheveux.

Facteurs aggravants : stress, nutrition et environnement
Plusieurs facteurs externes, notamment dûs à la vie moderne et citadine, peuvent accélérer ou aggraver la perte de cheveux. Le stress chronique, notamment via l’augmentation du cortisol, exerce une influence néfaste sur le cycle pilaire. Une étude récente menée à l’Université de Californie³ suggère que les périodes de stress intense peuvent perturber la phase anagène et précipiter les follicules en phase télogène, favorisant la chute.
Par ailleurs, les carences nutritionnelles (fer, zinc, vitamine D) entravent la synthèse des protéines indispensables à la formation du cheveu. Une alimentation déséquilibrée, riche en sucres ou en graisses saturées, peut également aggraver l’inflammation du cuir chevelu et accentuer la sensibilité à la DHT. Les déséquilibres hormonaux (thyroïdiens, par exemple) constituent une autre cause sous-jacente de l’alopécie, notamment chez les femmes en période de périménopause ou de ménopause. Enfin, les facteurs environnementaux, tels que la pollution ou l’exposition répétée aux UV, peuvent affaiblir la fibre capillaire et rendre le cuir chevelu plus vulnérable.
Greffe de cheveux avant 25 ans : enjeux et alternatives
Un nombre grandissant de jeunes hommes s’interrogent sur la possibilité d’effectuer une greffe de cheveux dès 20 ans, surtout lorsque la calvitie se déclare tôt et progresse rapidement. À 20 ou 22 ans, le recul de la ligne frontale peut surprendre et fragiliser un jeune homme, d’un point de vue esthétique comme psychologique. Pourtant, se lancer dans une greffe de cheveux à un âge trop précoce comporte certains risques à ne pas négliger.
Les risques spécifiques d’une greffe avant 25 ans
1. Instabilité du pattern de calvitie
Lorsque la calvitie commence à se manifester très tôt, son évolution demeure souvent imprévisible. Autrement dit, on ne sait pas encore à quel stade de l’échelle Hamilton-Norwood le patient va se situer dans deux ou trois ans. Si l’on greffe des cheveux alors que la calvitie est encore en pleine expansion, il y a un risque que de nouvelles zones dégarnies apparaissent autour des implants déjà placés, donnant un aspect hétérogène. Les spécialistes conseillent donc de stabiliser la perte de cheveux avant d’envisager une greffe. Selon une étude du Journal of Clinical and Aesthetic Dermatology (Lee et al., 2017)¹, retarder la greffe peut améliorer la satisfaction globale sur le long terme.
2. Nécessité de futures interventions
Lorsque la chute de cheveux n’est pas encore bien établie, le patient s’expose à la perspective de multiples greffes tout au long de sa vie. En effet, si la calvitie progresse, des retouches seront sans doute nécessaires pour conserver un rendu homogène. Or, chaque greffe puise dans la zone donneuse (généralement l’arrière du crâne), dont la capacité de prélèvement n’est pas infinie.
3. Impact psychologique
On pourrait penser qu’une greffe de cheveux serait bénéfique pour la confiance en soi d’un jeune adulte, et c’est souvent le cas à court terme. Mais il faut aussi envisager l’impact psychologique à plus long terme : si la calvitie continue d’évoluer, la personne peut se retrouver confrontée à un sentiment d’insatisfaction et devoir planifier de nouvelles interventions. Une prise en charge globale, incluant un suivi psychologique, peut alors s’avérer judicieuse.
4. Épuisement potentiel de la zone donneuse
Avec plusieurs greffes successives, on augmente le risque d’épuiser la zone donneuse, c’est-à-dire la région à l’arrière ou sur les côtés du crâne qui fournit les follicules sains. Trop sollicitée, la zone donneuse peut perdre en densité, laissant des traces visibles et limitant les options futures.
Les alternatives recommandées
Compléments alimentaires et phytothérapie
Les compléments alimentaires riches en vitamines (B, D), en minéraux (zinc, fer) ou en acides aminés (L-cystine) peuvent également soutenir la santé capillaire. Ils ne feront pas repousser les cheveux perdus, mais peuvent ralentir la chute et améliorer la qualité globale de la fibre. De même, un certain nombre de traitements naturels à base de plantes (huiles essentielles de romarin, huile d’argan…) peuvent aider à ralentir la perte de cheveux et favorisent la repousse.

PRP (Plasma Riche en Plaquettes)
Le PRP est un traitement qui consiste à injecter son propre plasma sanguin, préalablement centrifugé pour le concentrer en plaquettes. Ces injections auraient un effet régénérant sur le follicule pileux, en stimulant la microcirculation et la croissance. Bien que les résultats varient d’un patient à l’autre, certaines études (Gentile et al., 2019)³ démontrent un réel bénéfice chez les individus jeunes, dont la calvitie est encore contenue.
Traitements médicamenteux (finastéride, minoxidil)
Il n’existe pour l’instant aucun médicament capable de ralentir ou stopper la calvitie. Certains traitements médicamenteux, comme le finastéride ou le minoxidil, sont parfois prescrits par des dermatologues ou des médecins. Mais les nombreux effets secondaires graves, surtout dans le cas du Finastéride, nous incitent à ne pas les recommander. Ainsi la revue médicale Prescrire considère que le Propecia, nom générique du Finastéride, est « peu efficace », et l’a classé sa liste des médicaments « plus dangereux qu’utiles ». Le Finastéride aurait un certain nombre d’effets secondaires graves, tels que des réactions cutanées allergiques (démangeaisons, urticaire), une baisse de la libido, des troubles de l’érection et une diminution de l’éjaculat, des cas de gynécomastie (développement excessif des glandes mammaires), d’apparition de sang dans le sperme (hématospermie) et sur le plan psychologique, des changements d’humeur, de l’anxiété et des troubles psychologiques comme la dépression ou des envies suicidaires. D’autant que, selon l’association française d’aide aux victimes du finastéride (AFVIN), ces effets secondaires persistent après l’arrêt du traitement… Depuis avril 2023, un message et un QR code alertant sur ces risques de troubles sexuels et psychiatriques sont imprimés sur les emballages de Propecia et de ses génériques commercialisés en France.

Mesures préventives
Une bonne hygiène de vie (alimentation équilibrée, exercice régulier, sommeil suffisant) et la gestion du stress peuvent ralentir la progression de la calvitie. Réduire certains facteurs aggravants, comme le tabac ou l’excès d’alcool, constitue également une démarche préventive recommandée. Pour les femmes, prendre bien soin de ses cheveux et éviter le « stress des cheveux » : vent brûlant du sèche cheveux, traction des fers à friser, utilisation de produits colorants ou laques à base de produits chimiques, etc…
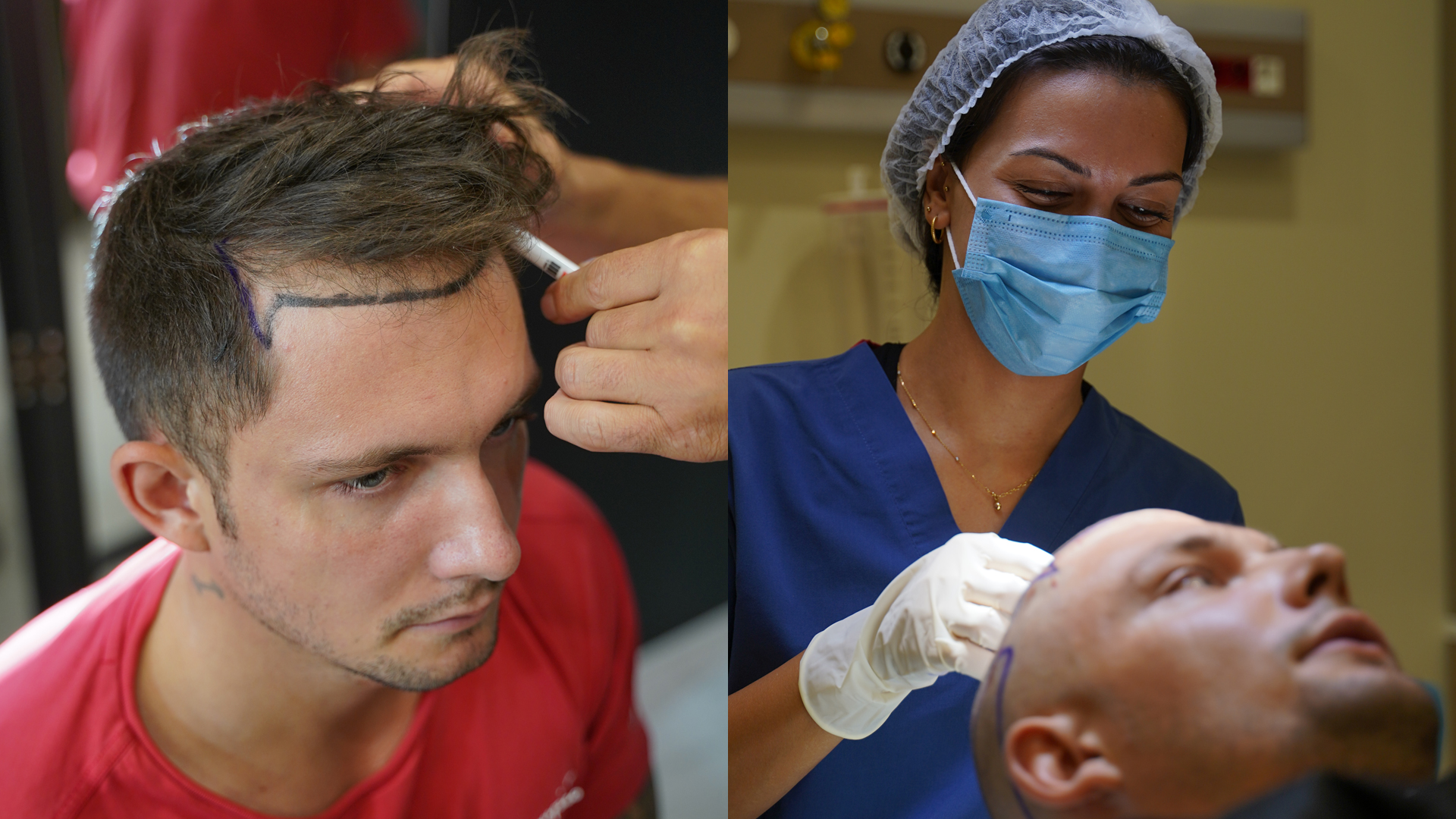
La période idéale : 25-45 ans
Lorsqu’il s’agit de planifier une greffe de cheveux, la tranche d’âge comprise entre 25 et 45 ans apparaît souvent comme la période la plus favorable. Plusieurs raisons à cela :
- Une meilleure stabilité du pattern de calvitie. En effet, avant 25 ans, la chute de cheveux peut connaître des rebondissements difficiles à prévoir. À partir de la seconde moitié de la vingtaine, l’évolution tend à se régulariser, permettant aux spécialistes de mieux anticiper les zones à traiter et de proposer un plan de greffe cohérent sur le long terme.
- une meilleure qualité des greffons. Généralement, la zone donneuse (située à l’arrière et sur les côtés du crâne) reste dense et saine, offrant des follicules plus robustes et un taux de repousse plus élevé. Par ailleurs, les capacités de cicatrisation sont optimales, ce qui facilite la récupération après l’intervention et limite les risques de complications. Selon une étude publiée dans l’International Journal of Trichology (Anou, 2018), les résultats obtenus chez des patients âgés de 25 à 45 ans sont non seulement plus prévisibles, mais aussi plus durables sur le plan esthétique.
Protocole recommandé
- Évaluation préalable détaillée Avant toute décision, il est primordial de réaliser un bilan complet : tests sanguins, analyses hormonales, inspection du cuir chevelu et prise en compte des antécédents familiaux. Cette étape permet d’identifier précisément le stade de calvitie (via l’échelle Hamilton-Norwood) et de repérer d’éventuelles contre-indications.
- Choix de la technique adaptée FUE (Follicular Unit Extraction), DHI (Direct Hair Implantation) ou FUT (Follicular Unit Transplantation) : chaque méthode présente des avantages spécifiques selon la surface à couvrir, les préférences du patient (cicatrices, temps de récupération) et la densité de la zone donneuse. La recommandation se fait généralement sur la base d’une consultation approfondie.
- Planning de traitement Une bonne planification permet de cibler avec précision les zones prioritaires, tout en considérant l’évolution future de la calvitie. Les médecins conseillent souvent de combiner la greffe à des traitements complémentaires (PRP, compléments alimentaires) pour stabiliser la perte de cheveux.
- Suivi post-opératoire Le suivi après l’intervention est essentiel pour garantir un résultat naturel et une cicatrisation optimale. Les contrôles médicaux réguliers, associés à des consignes claires (éviter les chocs, limiter l’exposition au soleil, utiliser des shampoings doux), contribuent au succès de la greffe. Selon certains professionnels, un suivi s’étalant sur plusieurs mois, voire quelques années, permet d’ajuster le traitement en cas de repousse inégale ou de nouvelle évolution de la calvitie.

La greffe après 50 ans
Passé la cinquantaine, l’envie de retrouver une chevelure plus dense n’a rien d’inhabituel. Cependant, la greffe de cheveux à un âge plus avancé soulève quelques considérations spécifiques, aussi bien sur le plan médical que technique. Dans cette tranche d’âge, la qualité de la peau, la présence éventuelle de maladies chroniques et la capacité de cicatrisation ne sont plus tout à fait les mêmes qu’à 30 ou 40 ans.
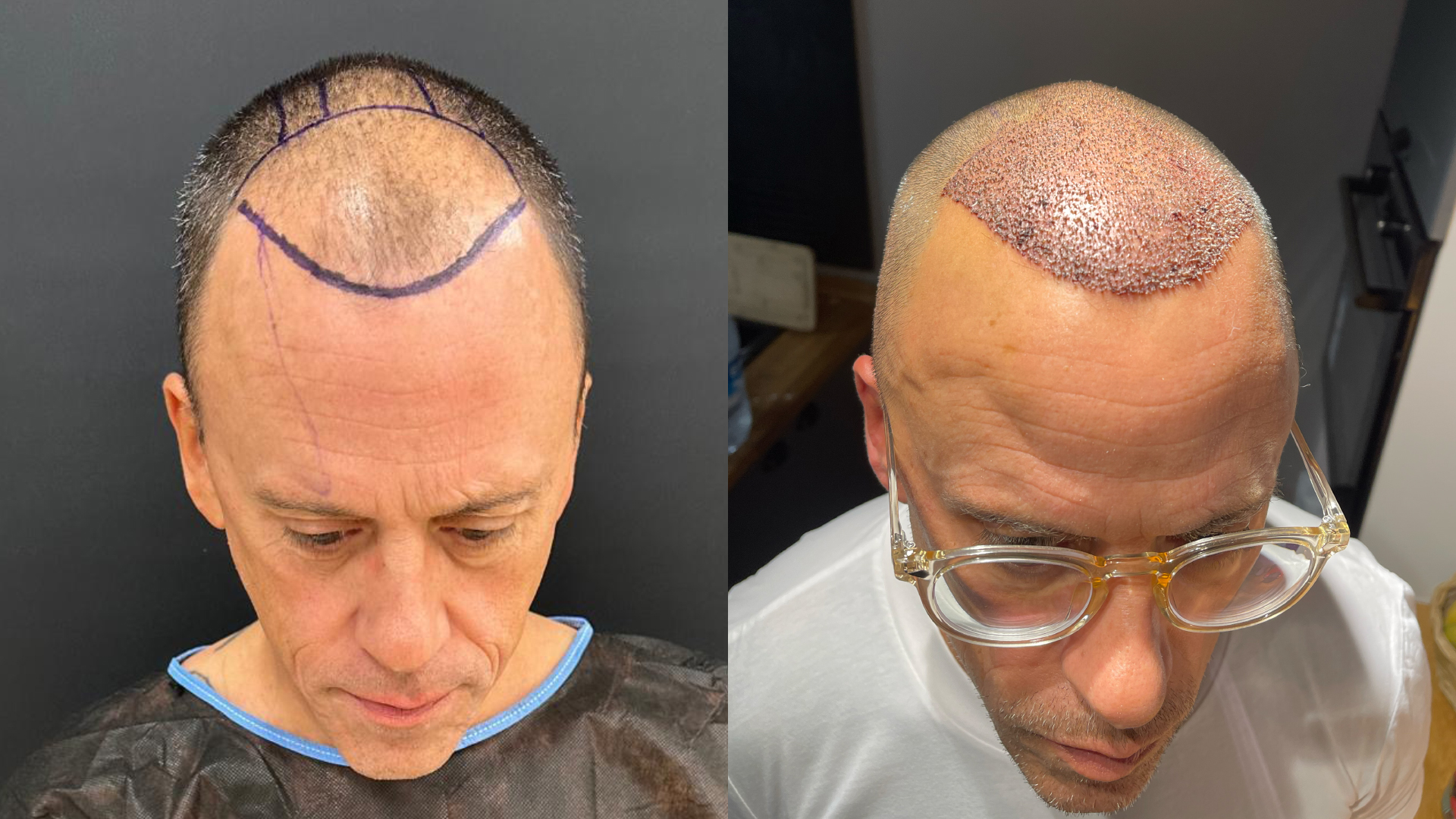
Qualité du cuir chevelu Avec l’âge, le cuir chevelu tend à s’affiner et à perdre en élasticité. Des études cliniques (Dhurat & Saraogi, 2019)¹ montrent que la diminution progressive du collagène et de l’hydratation peut ralentir la phase de cicatrisation. Il est donc primordial d’évaluer la souplesse de la peau ainsi que sa vascularisation avant de programmer l’intervention.
- Densité de la zone donneuse La zone donneuse (généralement l’arrière ou les côtés de la tête) peut également avoir subi une baisse de densité avec les années, ou présenter des cheveux plus fins. Cela limite parfois le nombre de greffons disponibles et peut influencer le choix de la technique (FUE, FUT ou DHI).
- Capacité de cicatrisation Après 50 ans, la capacité de régénération des tissus diminue. Les risques d’inflammation, de rougeurs prolongées ou de cicatrices hypertrophiques augmentent légèrement. Un suivi post-opératoire attentif et l’application de produits cicatrisants adaptés contribuent à optimiser la guérison.
- Maladies chroniques L’hypertension, le diabète ou les maladies cardiovasculaires peuvent impacter la réalisation d’une greffe de cheveux, notamment en ce qui concerne l’anesthésie et le risque de saignement. Un bilan médical complet, incluant des analyses sanguines et un examen cardiologique, s’avère indispensable pour écarter toute contre-indication.
Adaptations techniques
- Choix de la méthode chirurgicale Chez les personnes de plus de 50 ans, le chirurgien peut privilégier une extraction en FUE si la zone donneuse est de bonne qualité, assez fournie et l’épiderme assez souple.
- Densité d’implantation adaptée Il est souvent recommandé d’opter pour une densité d’implantation légèrement plus basse que chez un patient plus jeune, pour un rendu naturel et en adéquation avec la texture des cheveux existants.
- Précautions particulières Un contrôle minutieux des facteurs de coagulation et de la pression artérielle est essentiel pour minimiser les risques per-opératoires. La prise de certains médicaments (anticoagulants, par exemple) peut nécessiter un ajustement sous surveillance médicale.
- Suivi médical renforcé Après 50 ans, un suivi rapproché est particulièrement important : vérification de l’état des greffons, contrôles dermatologiques et adaptation des traitements (finastéride, minoxidil) pour favoriser la repousse. Des consultations plus fréquentes permettent de repérer rapidement d’éventuelles complications et de prendre les mesures adéquates.
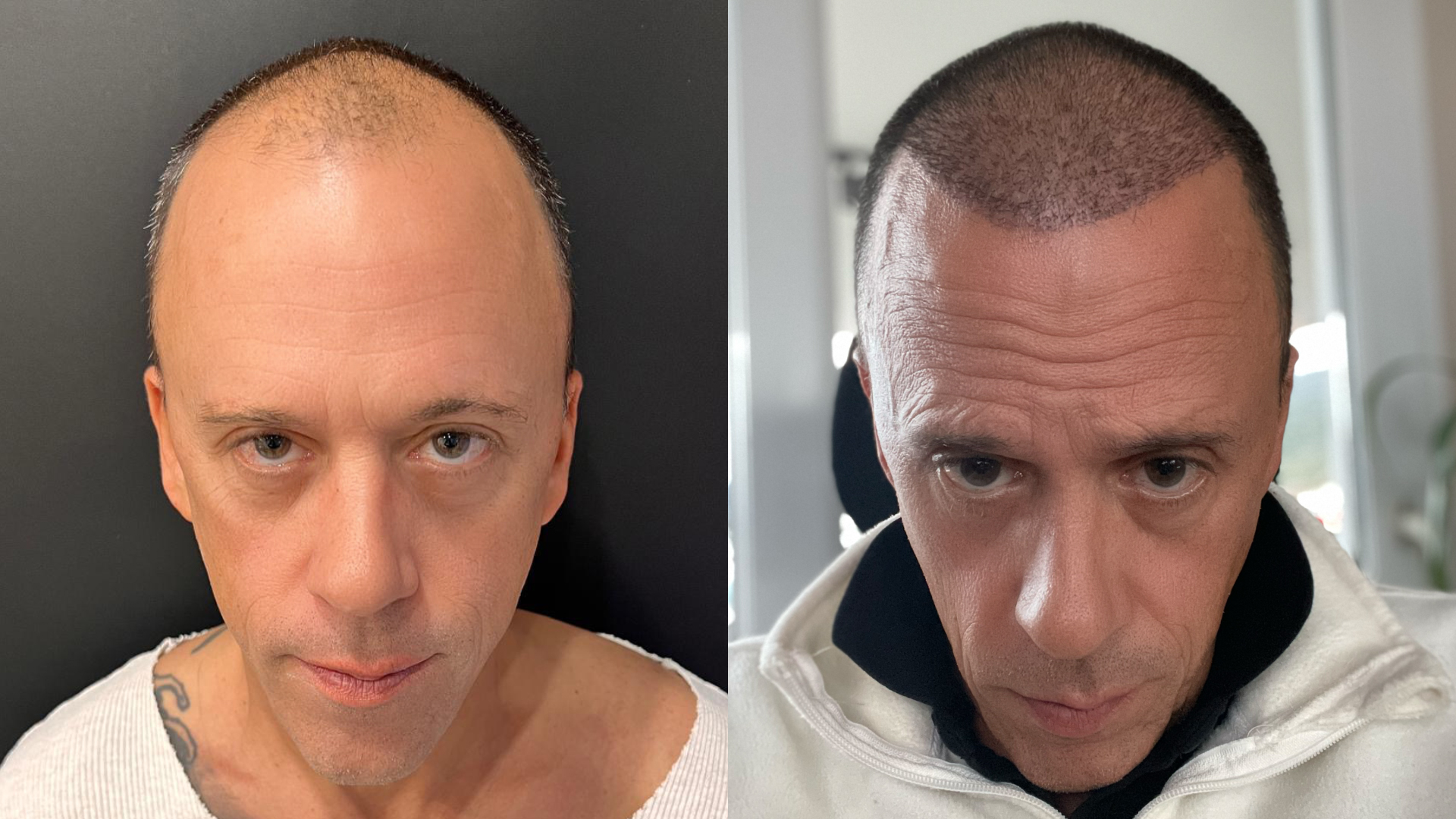
Évaluation médicale selon l’âge
Avant de programmer une greffe de cheveux, il est essentiel de procéder à une évaluation médicale approfondie, adaptée à l’âge et au profil de chaque patient. Cette étape garantit non seulement la sécurité de l’intervention, mais aussi le succès à long terme de la procédure.
Examens préopératoires
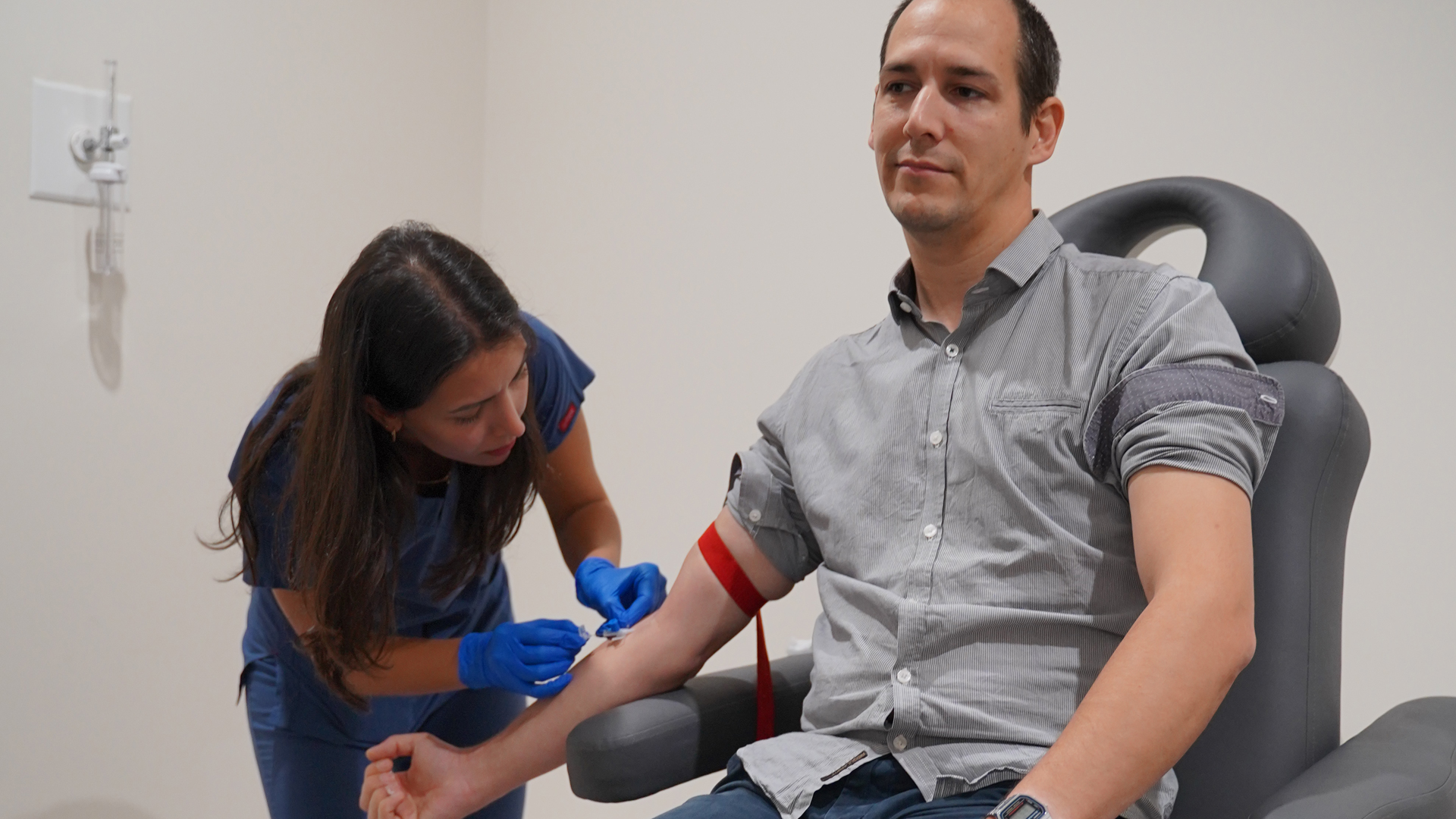
Un bilan sanguin complet est généralement la première étape. Les médecins vérifient les taux d’hémoglobine, la glycémie (pour dépister un diabète méconnu), la fonction rénale et hépatique, ainsi que les marqueurs inflammatoires (CRP) et immunitaires. Dans certains cas, des dosages hormonaux (testostérone, TSH pour la thyroïde) peuvent être recommandés, en particulier chez les patients présentant des signes d’alopécie précoce ou sévère.
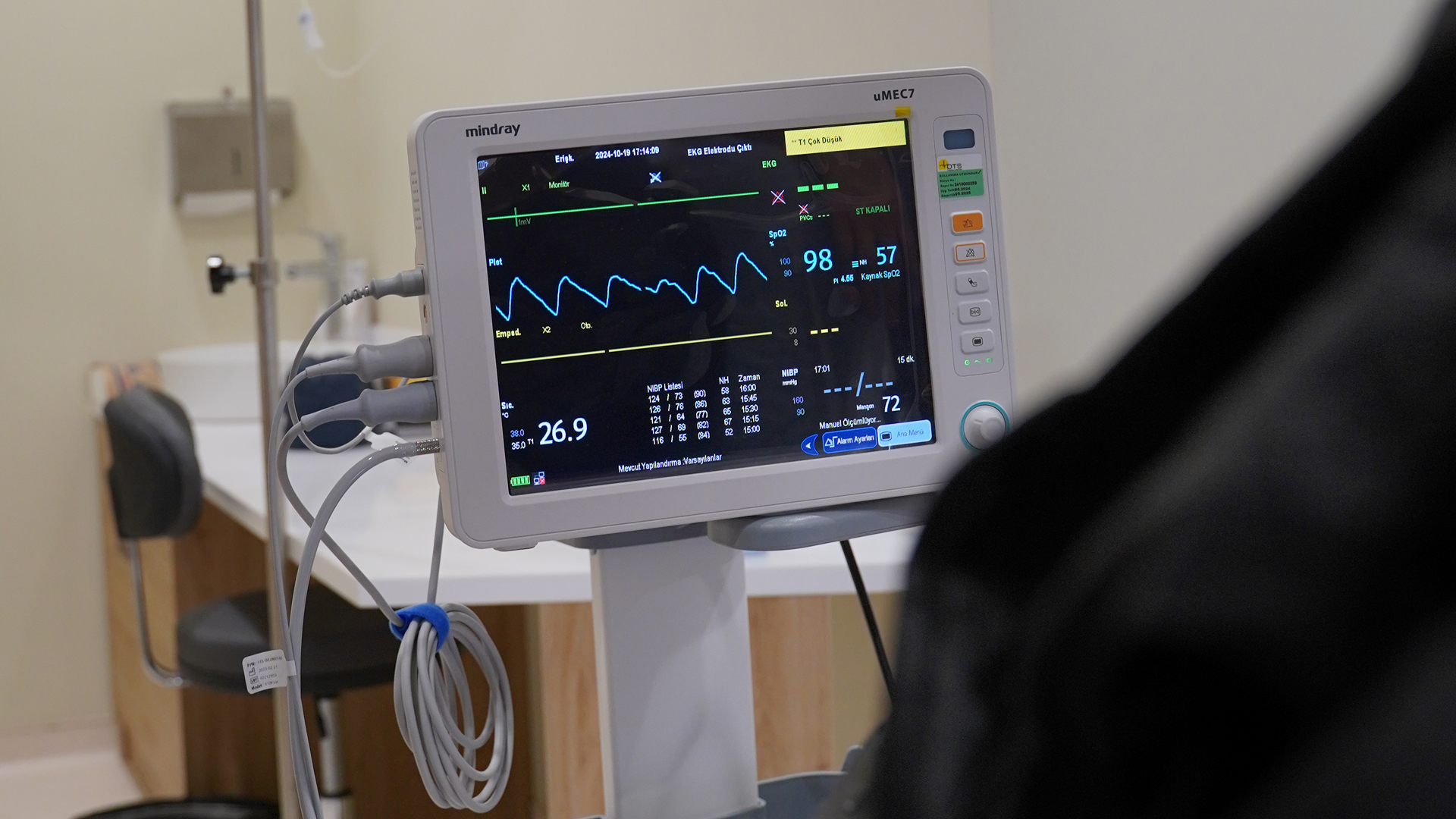
Une analyse du cuir chevelu permet d’évaluer la densité de la zone donneuse, la qualité de la peau et l’éventuelle présence de dermatites ou d’autres affections locales. Les personnes de plus de 40 ans, ou celles présentant des facteurs de risque (hypertension, surpoids, antécédents familiaux), bénéficieront d’une évaluation cardiovasculaire pour s’assurer que l’anesthésie locale ne présente pas de danger. Par ailleurs, des tests de coagulation (TP, TCA, numération plaquettaire) restent indispensables pour exclure toute anomalie susceptible de favoriser les saignements per-opératoires.
Contre-indications absolues et relatives
Certaines pathologies peuvent rendre la greffe de cheveux risquée, voire exclue. Les troubles de la coagulation sévères (hémophilie, déficit plaquettaire majeur) constituent des contre-indications absolues, tout comme certaines maladies auto-immunes actives qui affectent la santé du cuir chevelu (lupus, pemphigus).
Au rang des contre-indications relatives, on retrouve les patients sous médicaments anticoagulants ou antiagrégants plaquettaires (warfarine, clopidogrel), chez qui le chirurgien pourra demander un ajustement du traitement avant l’intervention. Les affections dermatologiques chroniques (psoriasis, eczéma sévère) exigent parfois une stabilisation préalable avant la greffe. Enfin, les personnes souffrant d’hypertension non contrôlée, de diabète mal équilibré ou de pathologies cardiaques avancées doivent suivre un protocole spécifique afin de réduire les risques anesthésiques et chirurgicaux. Une évaluation médicale rigoureuse, tenant compte de l’âge et des conditions de santé, constitue donc la pierre angulaire d’une greffe de cheveux réussie et sans complications.
Les techniques chirurgicales adaptées selon l’âge
Parmi les différentes méthodes de greffe de cheveux, la FUE (Follicular Unit Extraction) et la DHI (Direct Hair Implantation) s’imposent comme deux techniques phares, chacune présentant des avantages spécifiques selon l’âge et le profil du patient.
FUE (Follicular Unit Extraction)
L’implantation capillaire par FUE consiste à prélever, un par un, les follicules pileux dans la zone donneuse (généralement l’arrière du crâne) à l’aide de micro-punchs, puis à les réimplanter dans les zones dégarnies.
- Avantages selon l’âge Pour les patients plus jeunes (entre 25 et 40 ans), la FUE offre un résultat souvent très naturel grâce à une zone donneuse généralement dense. Elle est également adaptée aux patients plus âgés à condition que la qualité des greffons soit suffisante.
- Protocole spécifique Chaque follicule est prélevé sans laisser de cicatrice linéaire, ce qui requiert une bonne précision chirurgicale. Le chirurgien planifie minutieusement l’angle et la direction d’implantation pour un rendu harmonieux.
- Temps de récupération La convalescence est relativement courte : on observe de légères rougeurs et croûtes pendant une dizaine de jours, mais la reprise du travail peut souvent s’effectuer dès la deuxième semaine.
- Résultats attendus Les premiers signes de repousse s’observent au bout de 3 à 4 mois, avec un résultat final après 9 à 12 mois.
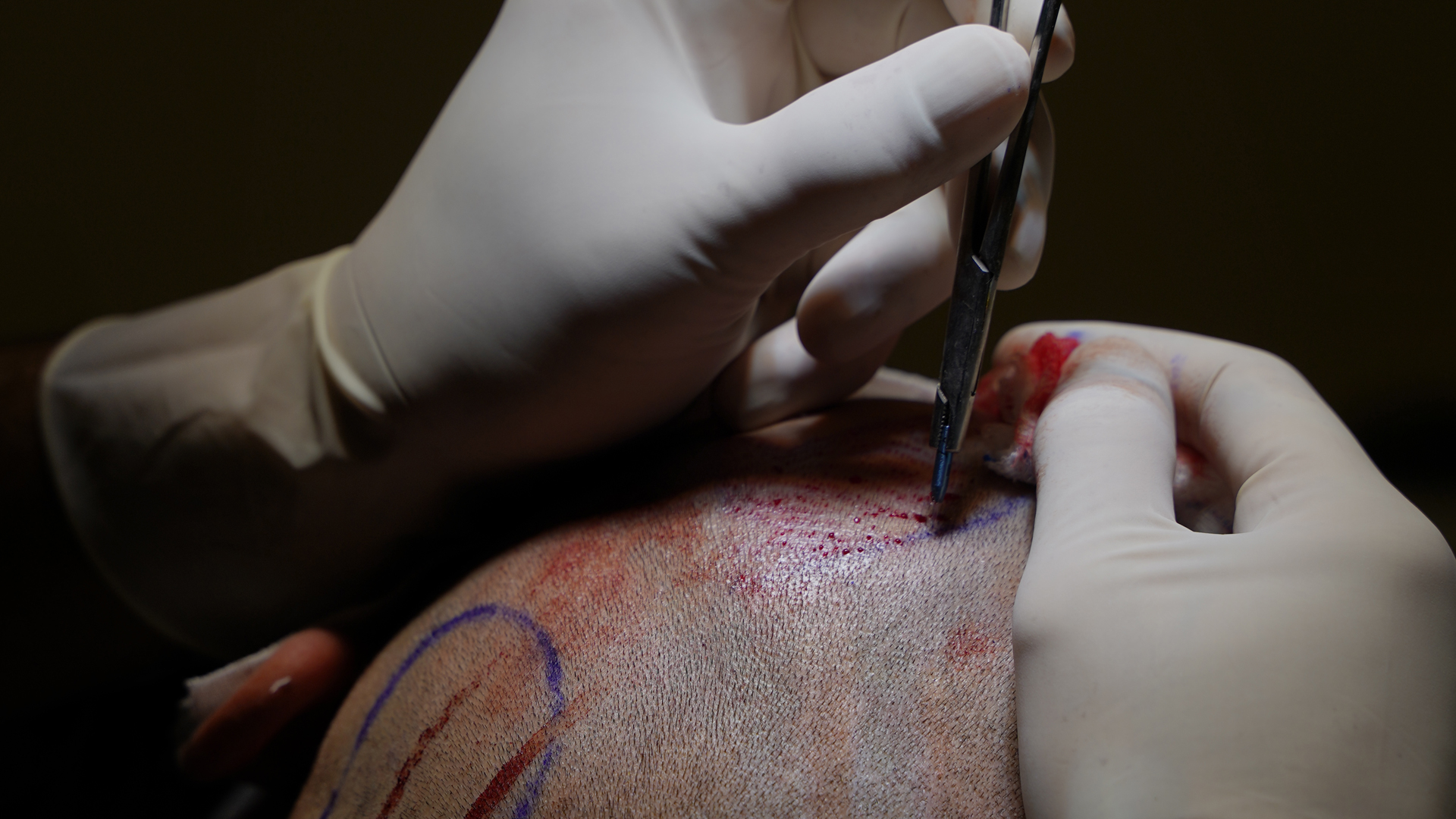
DHI (Direct Hair Implantation)
La méthode d’implantation capillaire par DHI est une variante de la FUE où les follicules sont immédiatement réimplantés à l’aide d’un stylo spécial, sans étape de stockage.
- Bénéfices pour différentes tranches d’âge Les personnes de 30 à 45 ans apprécient souvent la rapidité et la précision de la DHI, tandis que les plus de 50 ans y voient un moyen de maximiser la survie des greffons lorsque la zone donneuse est moins fournie.
- Particularités techniques L’utilisation d’un stylo implanteur permet de contrôler précisément la profondeur et l’orientation de chaque greffon, réduisant les manipulations et améliorant le taux de réussite.
- Période de convalescence À l’instar de la FUE, la DHI nécessite une phase de repos d’environ une semaine à dix jours, avec des soins post-opératoires ciblés.
- Taux de repousse Lorsque le protocole est rigoureusement respecté, la DHI présente un taux de repousse élevé, se situant fréquemment entre 90 % et 95 % des greffons implantés.
La récupération post-opératoire selon l’âge
La période de récupération après une greffe de cheveux varie sensiblement selon l’âge du patient. Si les principes de base (soins du cuir chevelu, protection contre les chocs, suivi médical) restent identiques, quelques nuances méritent d’être soulignées pour un retour à la vie normale dans les meilleures conditions.
Jeunes patients
Chez les personnes de moins de 40 ans, le temps de cicatrisation est généralement plus court. Les cellules cutanées se régénèrent plus rapidement, ce qui facilite la disparition des rougeurs et croûtes en une dizaine de jours.
Toutefois, il convient de respecter certaines précautions : éviter les activités physiques intenses (salle de sport, sports de contact) pendant au moins deux semaines, ainsi que l’exposition directe au soleil.
La reprise des activités professionnelles est souvent possible dès la seconde semaine, sous réserve de suivre les consignes du chirurgien (choix d’un shampooing doux, hydratation du cuir chevelu, etc.).
Un suivi médical rapproché, avec des consultations à un, trois et six mois, permet de surveiller la bonne évolution de la greffe et d’ajuster si besoin les traitements complémentaires (minoxidil, finastéride, PRP).

Patients plus âgés
Passé la quarantaine ou la cinquantaine, le processus de récupération peut être légèrement plus long, en raison d’une capacité de cicatrisation parfois réduite. Des adaptations sont alors nécessaires : privilégier une implantation moins dense pour limiter les risques d’inflammation et prévoir un temps de repos plus conséquent.
Une surveillance spécifique est recommandée, en particulier si le patient souffre de maladies chroniques (diabète, hypertension) qui peuvent augmenter le risque de complications (saignements, infections, etc.).
Par ailleurs, des mesures préventives comme le contrôle régulier de la pression artérielle ou la vérification des traitements anticoagulants contribuent à sécuriser la période post-opératoire. Enfin, un suivi prolongé avec le chirurgien ou le dermatologue garantit une meilleure adaptation du protocole en cas de repousse inégale ou d’effet secondaire.

Références :
- Kaufman, K. D., & Olsen, E. A. (2009). Androgens and alopecia: a clinical overview. Journal of Investigative Dermatology, 132(7), 1355-1367.
- Trüeb, R. M. (2015). The impact of oxidative stress on hair. International Journal of Trichology, 7(1), 4-14.
- Thèse de l’Université de Californie (2021) sur le stress et la régulation du cycle pilaire (disponible sur Google Scholar).
- Lee, M. et al. (2017). Early Hair Transplant Outcomes and Long-term Considerations. Journal of Clinical and Aesthetic Dermatology, 10(5), 23-29.
- Sawaya, M. E., & Shapiro, J. (2000). Finasteride and the hair follicle. Journal of the American Academy of Dermatology, 43(5), 768-769.
- Gentile, P. et al. (2019). The Effect of Platelet-Rich Plasma in Hair Regrowth: A Randomized Placebo-Controlled Trial. Dermatologic Surgery, 45(5), 725-730.
- Anou, K. (2018). A comprehensive approach to hair transplant: bridging the gap between early adulthood and middle age. International Journal of Trichology, 10(3), 156-160.
- Dhurat, R., & Saraogi, P. (2019). Hair transplantation in the older adult: considerations and outcomes. International Journal of Trichology, 11(3), 101-108.
2619 vues
0 commentaires
0





Il n'y a pas de commentaires pour le moment.